Причины и симптомы патологии
В большинстве случаев болевой синдром возникает в результате нарушения работы пищеварительного тракта. Неприятные ощущения могут возникать при:
- гастрите;
- язве желудка;
- язве двенадцатиперстной кишки;
- холицестите;
- желчнокаменной болезни;
- стенозе привратника пищевода или желудка;
- грыже пищеводного отверстия диафрагмы
- онкология.
Нередко провокаторами появления неприятных ощущений в области эпигастрии, являются гломерулонефрит, запоры или диарея
Боль в эпигастрии после еды может сопровождаться другими симптомами. К примеру, при наличие острой формы гастрита пациент может испытывать дискомфорт как на голодный желудок, так и сразу после употребления пищи. Дополнительно могут возникать приступы изжоги, тошноты или рвоты. Продолжительность болевого синдрома может колебаться в разных временных промежутках.
Когда у пациента диагностируется хроническая форма заболевания, симптоматика выражена менее ярко. Болевые ощущения часто появляются именно в момент приема пищи или через некоторое время после этого. Для данной формы патологии характерны частые расстройства системы пищеварения. Кроме боли у пациента часто возникают изжога, приступы тошноты, неприятный привкус во рту и другие.
Несмотря на то, что язвенная болезнь является следствием не вылеченного ранее гастрита, симптомы такого патологического процесса имеют поздний характер. Тяжесть в эпигастрии или болевой синдром могут появляться не раньше, чем через 30 минут после еды. Кроме того, для данного заболевания характерны обострения, как правило, осеннее и весеннее. За счет выработки соляной кислоты желудком у больного может появляться отрыжка с ее привкусом. Остальные симптомы схожи с гастритом.
После того как пища поступает в организм, болезненные ощущения по причине наличия опухолевого новообразования или полипа практически всегда отсутствуют, но не следует исключать и этот вариант.
Схожим по симптомам с гастритом является синдром раздраженного желудка. Отличие заключается в том, что после еды болевые ощущения сохраняются на протяжении нескольких часов. Патологический процесс происходит не постоянно. Плохое самочувствие чередуется с ремиссиями.
Отравление – еще одна частая причина, которая может вызвать не только боль в эпигастральной области. Сопровождающими симптомами может быть тошнота, повышение температуры тела, жидкий стул и прочие признаки патологии.
Диагностика
Обследование проводится в несколько этапов. Вначале врач выслушивает жалобы пациента и проводит осмотр, обращая внимание на наличие налета на языке, на изменение цвета кожи, потерю веса и другие показатели. Прощупывает и прослушивает живот.
На основе осмотра назначаются лабораторные исследования:
- Общий и биохимический анализ крови
- Общий и биохимический анализ мочи.
- Анализ кала на дисбактериоз, присутствие гельминтов, наличие крови.
- Анализ содержимого желудка на кислотность и присутствие бактерий.
При необходимости может быть рекомендовано пройти:
- УЗИ.
- Электрогастроэнтерографию, помогающую оценить двигательную активность пищеварительных органов.
- Рентген желудка или кишечника.
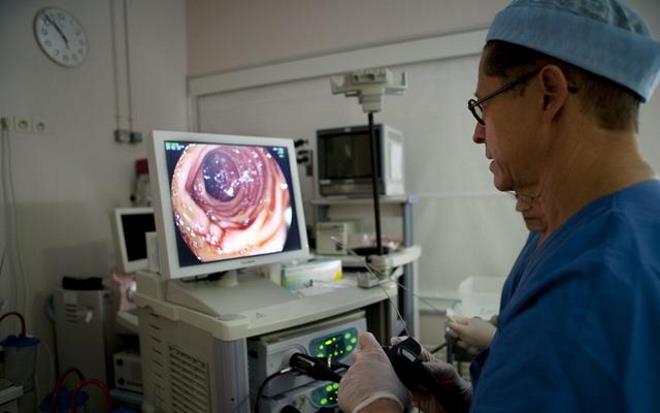
- Эзофагогастроэнтероскопию. Осмотр состояния слизистых оболочек органов пищеварения посредством мини-видеокамеры, которая вводится при помощи зонда в пищевод.
- Компьютерную томографию.
На основе полученных результатов ставится диагноз и назначается лечение.
Самодиагностика при болях в желудке после трапезы
Болевой синдром после приема пищи может отличаться характером и местоположением. При посещении врача следует максимально точно описывать свои ощущения и симптомы, чтобы специалист мог разработать стратегию обследования и схему лечения.
Характер болевых ощущений после приема пищи
Боль после еды может иметь разный характер. Острая боль появляется после употребления продуктов с плохим качеством, при пищевых отравлениях, инфекционных поражениях, аппендиците, панкреатите и других проблемах.
При гастрите в острой стадии употребление в пищу кислого или соленого вызывает приступ жгучей боли в желудке во время еды. Хроническая форма гастрита, рак и язва желудка, переедание, «быстрая» еда – причина постоянной боли тянущего характера. Боль, сопровождающая обострение язвы, проходит после употребления легкой пищи.
Патологии толстого кишечника, например, колит, вызывают интенсивные боли в верхнем отделе живота. Со временем они ослабевают, но остаются постоянными.
Неравномерный режим питания, несбалансированный рацион приводят к появлению эпизодических колик. Кроме того, часто колит живот при употреблении некачественных испорченных продуктов, вызывающих повышенное газообразование. Справиться с проблемой помогает коррекция рациона.
Резкий, внезапный приступ может вызвать химический ожог слизистых оболочек. При желудочно-кишечных инфекциях возникает сильная схваткообразная боль.
Методы решения проблемы
Подложечный болевой синдром, который тревожит пациента постоянно и при этом может сопровождаться рядом других неприятных ощущений, обязательно должен быть исследован.
Методика лечения будет зависеть от диагноза. Поэтому перед тем как назначить терапевтический курс, врач обязательно проводит общий осмотр и дает направления на разного рода исследования организма.
Если боль, появившаяся сразу после еды, очень острая, рекомендуется быстро доставить больного в медицинское учреждение или вызвать скорую помощь. Самостоятельно употреблять какие-либо обезболивающие препараты не следует. Дело в том, что анальгетики частично или полностью снимут болевой синдром, а во время диагностики данный показатель может исказить результаты первоначального осмотра. В том случае, если анальгетик был принят, в больнице об этом нужно сообщить врачу во время осмотра.
Обязательным условием успешного лечения является соблюдение режима правильного питания. Диета подбирается в индивидуальном порядке.
Если своевременно не начать лечение, ситуация может только усугубляться. Не исключено, что при тяжелом течение заболевания потребуется хирургическое вмешательство.
Прогноз при лечении тяжести и желудочных болей
Многие патологии, развившиеся в системе пищеварения, сопровождаются не только таким симптомом, как ощущаемая после еды тяжесть в желудке, но и рядом других неприятных проявлений:
- Вздутием живота;
- Изжогой;
- Затруднением дефекации;
- Тошнотой;
- Повышенным газообразованием;
- Болью.
Не следует пытаться избавиться от дискомфорта, не зная источник его проявления. В противном случае можно пропустить начальное развитие различных заболеваний, включая и опасные для жизни пациента патологии.
Если после окончания терапии человек будет придерживаться всех врачебных рекомендаций, то он сможет восстановить работу желудка и избавить себя от риска повторения заболевания. Главное при этом – соблюдать определенный режим питания, следить за своим психоэмоциональным состоянием и вести здоровый образ жизни.
Врач сайта: Антон палазников
Врач-гастроэнтеролог, терапевт
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Почему после еды болит в эпигастрии?
Боль в эпигастрии после еды — довольно распространенное явление, с которым сталкиваются многие люди. Сопутствующими клиническими признаками, как правило, являются следующие проявления: повышенное газообразование, мигрень, ощущение тяжести, тошнота, рвота, отрыжка и изжога. Чаще всего, патология проявляется из-за неправильного, нерегулярного питания. Однако могут быть и другие причины возникновения болевого синдрома.
Методы диагностики
Так как причины боли в области эпигастрии могут быть разными, методы лечения зависят от заболевания, спровоцировавшего появление симптома. Кроме общих рекомендаций, таких как сбалансированное питание и отказ от вредных привычек, для каждой болезни будут свои конкретные рекомендации по лечению.
Прежде всего, при появлении болевых ощущений под ложечкой необходимо установить точный диагноз. Для этого потребуется сделать полное обследование:
- органов брюшной полости;
- поджелудочной железы;
- печени и почек;
- желчного пузыря.
При подозрении на панкреатит и гастроэзофагеальный рефлюкс дополнительно может потребоваться эндоскопическое обследование и УЗИ поджелудочной железы.
Причины патологического процесса
Пища при попадании в желудок увеличивает его объемы. В подложечной области может ощущаться тяжесть из-за активного синтеза желудочного сока. Этот орган активно сокращается, вследствие чего пища продвигается в кишку.
Боль в желудке после еды начинается в том случае, если затруднен процесс пищеварения. Боль в эпигастрии после еды могут проявляться в результате воздействия еды или желудочного сока на оболочку. В основном, резкая боль в желудке после приема пищи проявляется из-за неправильного питания: поздний ужин, несоблюдение режима, еда всухомятку либо на ходу.
Такие симптомы могут наблюдаться из-за употребления острой, кислой, жирной, пряной пищи. В некоторых случаях желудок реагирует таким образом на сухую пищу или избыток белка в блюдах. Боль в животе после еды может быть результатом индивидуальной непереносимости лактозы, фруктозы, сорбита, алкогольных напитков и других веществ. Аллергическая реакция на некоторые продукты провоцирует боли в желудке после еды.
Почему болит желудок
Различные факторы могут спровоцировать появление болевого синдрома в желудке после приема пищи. Прежде всего, это несоблюдение режима питания: перекусы «на бегу», сухомятка, холодные или обжигающе горячие блюда, съеденные быстро, недостаточное употребление жидкости. Кроме того, подобное состояние может появиться по причине:
- Переедания. Попадание в желудок большого объема пищевой массы приводит к тому, что его стенки растягиваются. Замедляется переработка, появляется чувство дискомфорта и боль сразу после еды или во время приема пищи.
- Синдрома раздраженного желудка. Появляется у тех, кто отдает предпочтение жирным, острым, копченым блюдам. Характеризуется появлением отрыжки после обеда. Иногда она может продолжаться длительное время, часто ее сопровождает спазм в области желудка, тошнота и изжога.
Болезненность может появляться в результате других состояний, которые не связаны с пищеварением. Но они обязательно учитываются при постановке диагноза. Неприятный симптом может стать следствием:
- Спазма диафрагмы. Чувство дискомфорта усиливается, когда тело принимает неудобные положения, а также при резких вдохах.
- Аппендицита. В этой ситуации болеть может не только в правом боку, но и в любой области брюшной полости.
- Ишемической болезни сердца. Болевой синдром распространяется на область желудка.
- Болезней кровеносных сосудов.
- Переломов и травм грудины и ребер.
- Острого инфаркта миокарда.
- Разрыва аневризмы аорты.
- Плеврита и очаговой пневмонии.
- Кетоацидоза, развивающегося на фоне диабета.
- Остеохондроза грудного отдела позвоночника.
Для этих состояний характерны хронические или острые болевые приступы в желудке, что способны иррадиировать в другие области. Приступы могут быть опоясывающего характера, то есть распространяться одновременно на правое и левое подреберье либо быть односторонними. Часто неприятный симптом возникает в эпигастральной области, а затем распространяется на спину.
Боль как симптом патологии
Когда у человека регулярно после приема пищи болит живот, требуется срочная диагностика и лечение. Важно вовремя выяснить причину болей, чтобы не допустить возникновения осложнений. Боли после приема пищи, располагающиеся в нижней части живота, верхней или по всей полости, могут свидетельствовать о следующих заболеваниях:
Гастрит
Возникает по причине проникновения инфекции в желудочно-кишечный тракт либо приема НПП. Для гастрита характерны боли в животе после еды. Чтобы вылечить болезнь, нужно вовремя обратиться к гастроэнтерологу.
Язвенная болезнь
Для него присущ такой же симптом, что и в случае с гастритом. Проявляется на фоне продолжительной терапии гастрита. При формировании осложнений пациента беспокоит боль в правом подреберье после еды.
Обструкция желудочная
Для такой патологии характерны боли в эпигастральной области, так как наблюдается блокировка между кишкой двенадцатиперстной и нижним отделом желудка. В этом случае болит низ живота. Симптоматика проявляется по причине стеноза привратника, онкологии или полипов. Требуется срочная госпитализация и последующее лечение.
Стеноз пищевода
Подобный патологический процесс сопровождается тем, что после еды болит голова, живот, наблюдается рвота и тошнота. Требуется неотложное медикаментозное лечение.
Грыжа пищеводного отверстия диафрагмы
Симптоматика вызвана выступающей частью желудка, ущемлением диафрагмального отверстия. Может сопровождаться тошнотой.
Болезненные ощущения в желудке могут возникать по следующим причинам:
- панкреатит;
- желчнокаменная болезнь, проблемы с селезёнкой;
- холецистит – воспаление желчного пузыря;
- язва, эзофагит и патологии пищевода;
- диарея или запор;
- воспалительный процесс, локализующийся в толстом кишечнике;
- колит;
- раздраженный кишечник;
- язвенная болезнь двенадцатиперстной кишки;
- мочекаменные заболевания и гломерулонефрит;
- пиелонефрит левосторонний.
Чтобы избежать обострения заболевания, нужно незамедлительно начинать лечение. Чтобы определить тип болезни, следует обращать внимание на локализацию боли, ее интенсивность и факторы, которые могли ее вызвать. Если болевой синдром наблюдается после каждого приема пищи, скорее всего, он сигнализирует о наличии заболевания ЖКТ, которое сможет определить гастроэнтеролог.
Если неприятные ощущения беспокоят в период беременности, следует срочно посетить гинеколога и гастроэнтеролога. Что касается острых болевых ощущений, безотлагательно вызывайте скорую медицинскую помощь.
Приступы боли в желудке, не связанные с пищеварением
Не всегда заболевания органов желудочно-кишечного тракта виновны в том, что болит желудок после или перед едой. Часто появление этого симптома связано с нарушением деятельности других внутренних органов.
Боль в животе может появиться по причинам, не имеющим никакого отношения к пищеварительной системе
Желудок и сердце располагаются рядом, поэтому часто болевой синдром, вызванный болезнями сердечно-сосудистой системы, принимается за симптом нарушений системы пищеварения.
Часто болит в эпигастрале при возникновении инфаркта миокарда. Неприятное ощущение возникает независимо от приема пищи. Тошноты, изжоги или других симптомов патологии пищеварения не наблюдается.
Дискомфорт в желудке может появиться в результате разрыва аневризмы аорты. Это нарушение вызывает понижение давления и возникновение пульсирующего образования вверху живота.
Сбои в работе дыхательной системы, например, развитие пневмонии, может стать причиной возникновения боли в области желудка. Одновременно может появиться кашель и повышенная температура. Однако в некоторых случаях пневмония может протекать без выраженных симптомов. В этой ситуации легко можно спутать воспаление легких с болью в эпигастральной области.
Причиной появления боли могут стать травмы и различные болезни опорно-двигательного аппарата. Например, остеохондроз грудного отдела позвоночника провоцирует возникновение острого болевого синдрома в верхней части живота.
Определить, что послужило причиной появления неприятного симптома, способен только врач.
Какие принять меры
Если перечисленные симптомы и проявления возникают редко и быстро проходят, следует пересмотреть рацион питания. Возможно, причина возникновения боли заключается в том, что вы переедаете, торопитесь, злоупотребляете фаст-фудом, едите всухомятку.
Сбалансированное питание поможет за короткий срок избавиться от неприятной симптоматики. Постарайтесь нормализовать режим питания: ешьте маленькими порциями, не пропускайте приемы пищи. Рекомендовано ограничить потребление тяжелой и жирной продукции, газированных напитков.
Помимо основных правил нужно придерживаться и дополнительных, таких как:
- переход на дробное питание, его суть заключается в употреблении пищи небольшими порциями, несколько раз на день;
- нельзя ничего не есть, если нет аппетита выпейте чашку чая и сухариком или кусочком сыра;
- ужин не позже чем за три часа до сна;
- качественные и свежие блюда должны бить на первом месте а не их количество;
- нужно отказаться от полуфабрикатов и быстрой еды;
- блюда которые тяжело перевариваются нужно употреблять в небольшом количестве и в первой половине дня;
- очень полезно сделать пешую прогулку;
- алкоголь только в малом количестве, а при обострении о нем нужно полностью забить;
- нужно постоянно пить воду, в сутки минимум полтора литра, но пить воду только в период между едой, натощак.
Медицинская помощь
Лечение болей в желудке связано с нейтрализацией воздействия желудочной и соляной кислоты. Но такое народное средство как сода по мнению врачей применять не следует, и за возможности появление язв на оболочке желудка. В большинстве случаев используются обезболивающие препараты, такие как — Нош-Па, Алмагель, Гастал, антацидные суспензии от повышенной кислотности.
Если болит желудок после еды всегда, то нужно записываться на прием к гастроэнтерологу или терапевту. Врач назначит обследование которые состоят из:
- общего анализа крови;
- эзофагогастродуоденофиброскопии (ЭФГДС);
- ультразвукового исследования;
- колоноскопии;
- копрограмми (исследование кала) и анализ мочи на амилазу;
По полученным результатам врач назначит соответствующее препараты, для ликвидации той или иной патологии.
Болевой синдром, имеющий регулярный острый характер, сопровождающийся высокой температурой и сбоями в пищеварении – серьезный сигнал организма. Обратитесь к врачу и пройдите обследование. Сообщите врачу все сопутствующие клинические проявления: рвота, тошнота, метеоризм, отрыжка, изжога, понос, запор, головные боли, слабость и повышенная температура. Запрещается самолечение и применение каких-либо медикаментозных препаратов без ведома врача.
Методы лечения
Под ложечкой (это область, которую также пациенты называют «солнечное сплетение») дискомфорт возникает на фоне различных факторов. После получения результатов диагностики врач подбирает наиболее действенную схему. Обычно используют лекарственные препараты в зависимости от происхождения боли. Некоторые рецепты народной медицины также могут применяться.
Лекарственные препараты
Не существует классической схемы терапии для всех нарушений. Назначение конкретных средств требует уточнения диагноза. Некоторые медикаменты помогают устранить боль, другие включают в состав комплексной терапии для избавления от причины.
Наиболее действенные средства:
- Но-шпа помогает устранить спазмы мышечного слоя органов пищеварения, что облегчает дискомфорт и способствует устранению даже выраженной боли. Таблетки принимают короткими курсами по 2 штуки 2 раза в сутки. Обычно терапия сочетается с применением других средств, которые усиливают ее эффективность. Препарат считается действенным. При необходимости коррекция дозы осуществляется врачом.
- Спазмалгон также помогает ослабить спазм мышечного слоя органов, что приводит к устранению дискомфорта и облегчению состояния. Препарат назначают при спазмах кишечника и желудка, которые приводят к дискомфорту. Таблетки употребляют по 1 штуке 2 раза в сутки на протяжении 5-7 дней. В случае появления признаков острого аппендицита средство не назначается.
- Алмагель применяют при болях, которые связаны с гастритом или язвенной болезнью. Препарат обладает антацидными свойствами, снижает уровень кислотности желудочного сока, что устраняет не только боль, но и изжогу. Препарат принимают по 5 мл 2-3 раза в сутки на протяжении 1-2 недель. Средство обычно применяют одновременно с другими медикаментами, так как гастрит требует комплексного лечения.
- Ранитидин также назначают с целью терапии гастрита и язвенной болезни. Средство помогает несколько снизить кислотность желудочного сока, устраняет боль, улучшает работу пищеварительного тракта. Принимают таблетки продолжительными курсами по 1 штуке 3 раза в сутки. На протяжении 2-4 недель пациент ощущает облегчение. Особенно эффективным считается применение медикамента в сочетании с другими средствами для получения результата в течение короткого периода времени.
- Омепразол считается очень действенным препаратом. Он назначается при гастрите, язвенной болезни и некоторых других заболеваниях пищеварительного тракта. Препарат подавляет активную выработку желудочного сока, что ослабляет агрессивное воздействие на слизистые оболочки желудка. Лекарство принимают по 1 штуке 2-3 раза в сутки в течение 2 недель. При необходимости терапию продлевают.
- Гастроцепин стимулирует восстановление клеток желудка и всего пищеварительного тракта. Обычно его назначают в составе комплексного лечения в условиях стационара, вводят внутримышечно по 2 мл в сутки. Лечение длится до 10 дней. Препарат считается довольно эффективным, особенно в составе комплексного лечения.
- Гордокс назначают в случае, когда боль возникает на фоне обострения панкреатита. Препарат стимулирует восстановление клеток органа и облегчает общее состояние. Вводят его внутривенно с помощью капельницы по 10 мл в сутки после предварительного добавления в 200 мл натрия хлорида 0,9%. Курс терапии средством длится 10 дней.
- Кетарол назначают при выраженной боли на фоне обострения патологий печени, поджелудочной железы. Таблетки помогают не только устранить острые проявления, но и обладают противовоспалительными свойствами. Принимают их внутрь по 1 штуке 2-3 раза в сутки, лечение длится не более 5 дней.
Кеторол таблетки
- Эссенциале применяют при дискомфорте под ложечкой, спровоцированном патологиями печени. Препарат стимулирует восстановление гепатоцитов, улучшает отток желчи и облегчает пищеварение. Капсулы принимают по 2 штуки 3 раза в сутки в течение 10 дней. Лечение могут продлевать, если у пациента в анамнезе присутствуют хронические патологии печени.
- Панкреатин стимулирует пищеварение, содержит ферменты, которые в норме вырабатываются поджелудочной железой. В результате устраняется боль, возникающая на фоне несварения и некоторых других патологий. Таблетки принимают 10-14 дней подряд по 2 штуки во время еды, повторяют прием 2-3 раза в сутки.
- Метоклопрамид способствует улучшению пищеварения и устраняет тошноту. Лекарство помогает предотвратить рвоту и появление дискомфорта на фоне патологий желудка. Обычно для получения выраженного результата пациентам вводят средство внутривенно по 2 мл, лечение длится не более 7 дней.
В зависимости от выраженности тех или иных проявлений специалисты подбирают индивидуальную схему терапию, дозировку и продолжительность применения.
Народные средства
Под ложечкой (это область не только желудка, но и печени, желчного пузыря) боль может устраняться с помощью рецептов народной медицины, но только в случае, когда она не связана с серьезными заболеваниями пищеварительного тракта или других органов.
Отвар календулы обладает антисептическими и противовоспалительными свойствами, способствует улучшению пищеварения и предотвращает поражение слизистых оболочек органов. Приготовить его можно из 5 г высушенных цветов и 1 л воды.
Варить средство следует 10 мин, настаивать не менее 1 часа. Профильтрованный отвар принимать по 50 мл утром и вечером. Терапия таким лекарством длится не более 10 дней.
Чай на основе мяты обладает спазмолитическими свойствами и улучшает работу пищеварительного тракта. Он может использоваться с целью устранения дискомфорта на фоне переедания или употребления некачественных продуктов.
Для приготовления средства понадобиться 3 г сухой травы и 200 мл кипятка, настаивать его следует 20 мин. Принимают чай перед сном или через 2 часа после употребления пищи. Терапия длится не более 10 дней.
Натуральный мед считается хорошим средством для устранения дискомфорта, если он появляется в результате патологий пищеварительного тракта. Специалисты рекомендуют просто принимать по 1 ст. л. меда в сутки на протяжении 14 дней, чтобы увидеть терапевтический результат.
Важно подбирать рецепт народной медицины только после консультации врача. Несмотря на натуральный состав, любое лекарство имеет противопоказания и может провоцировать осложнения.
Прочие методы
Под ложечкой (это зона, в которой расположено много важных органов) боль может возникать в результате развития острых патологий. Например, острого аппендицита, панкреатита или холецистита калькулезной формы. Среди прочих методов терапии можно выделить оперативное вмешательство.
Его проводят с целью удаления конкрементов в желчном пузыре, устранения участка прободения в желудке или кишечнике, а также избавления воспаленного червеобразного отростка. Процедура проводится под общим наркозом после предварительного диагностического обследования.
После манипуляции пациент проходит курс реабилитации, продолжительность которого зависит от тяжести операции и цели ее проведения.
Эпигастральная область: особенности топографии
Regio epigastrica или эпигаструм – это один из 9 условных отделов, на которые поделен живот.
Чтобы легче было ориентироваться клиницистам, он разделен 2-мя горизонтальными линиями на 3 участка.
Еще эпигастральную область называют «подложечной» или просто «подложечкой».
Как вариант используют название «надчревная зона».
Ее локализация: пространство между мечевидным отростком и последними ребрами. Имеет форму треугольника с равными углами.
В эпигастральной области расположено «солнечное сплетение» – участок с большой концентрацией нервных волокон.
Топографическое разделение брюшной полости
Живот можно условно разделить на 9 областей проведя 4 определенных линии. Первая идет от правой реберной дуге к левой, вторая – от одной ветви подвздошной кости к другой. Последние 2 линии идут вертикально, располагаясь на несколько сантиметров справа и слева от пупка, деля живот на 3 равные части.
Топография областей брюшной полости
Так мы получаем 9 областей: правое подреберье, эпигастрий, левое подреберье, правая боковая, околопупочная область или мезогастрий, левая боковая, правая подвздошная, левая подвздошная области и гипогастрий или надлобковая зона. Эпигастральная область находится в центре между обоими подреберьями, а верхней границей служит нижняя часть мечевидного отростка.
Еще пациентов мучает вопрос где находится подложечная область. Ответ прост: подложечная зона и эпигастрий – это синонимы.
Полезная статья? Поделись ссылкой Вконтакте
Другое определение гласит, что эпигастрий представляет собой зону проекции желудка на переднюю брюшную стенку, что также правильно.
В эпигастральной области находятся следующие органы:
- Желудок;
- 12-перстная кишка;
- Левая доля печени;
- Желчный пузырь (частично локализуется в эпигастрии и частично в правом подреберье);
- Тело поджелудочной железы.
Также эпигастральная область иногда называется зоной солнечного сплетения, что представляет собой крупнейшее скопление нервных волокон. Поэтому боль в эпигастрии может быть разнообразной, отдавать в другие области живота и спину, имитировать заболевания других внутренних органов.
Как расположены основные органы живота
Почему возникают боли в эпигастре?
В эпигастральной и гипогастральной зоне боли присутствуют различного рода и интенсивности.
Несильные боли
наблюдаются после приема пищи, более выраженные могут возникать спонтанно и иррадиировать в грудную клетку, лопатку, шею.
Их причиной служат воспалительные заболевания органов ЖКТ и не только.
- Распирание и покалывание в эпигастральном участке свидетельствуют об язвенной болезни желудка, грыже либо присутствии камней в желчном пузыре.
- Присоединение изжоги указывает на рефлюкс-болезнь.
- Ощущение тяжести в животе проявляется в период беременности. Колебания гормонального фона сказываются на состоянии ЖКТ: замедляется процесс пищеварения, давление в брюшной полости постепенно нарастает. Женщины имеют проблемы с опорожнением кишечника.
Наиболее распространенными причинами дискомфорта в эпигастральной области становятся патологии ЖКТ:
- гастрит;
- гепатит;
- онкология;
- панкреатит;
- эзофагит;
- заворот кишок;
- воспаление аппендицита и его осложнения;
- язвенные состояния (перфорация, внутренние кровотечение).
Случается, что боль в эпигастальной области связана не только с заболеваниями пищеварительного тракта.
Она диагностируется также при:
- инфаркте миокарда;
- стенокардии;
- пневмотораксе;
- плеврите;
- астме (когда наблюдается хронический кашель);
- побочных явлениях после приема медикаментов;
- уретрите.
Проект НетГастриту создавался с целью предоставления людям точной и актуальной информации медицинской тематики. Статьи пишутся профессионалами и, к сожалению, затраты на развитие тормозят развитие проекта. Если Вы хотите нас поддержать воспользуйтесь формой ниже.
Сделаем мир лучше вместе. Спасибо за внимание.
Тяжесть в желудке после еды, по утрам и постоянная: причины появления, лечение
Наш организм может по-разному «сообщать» о перебоях в здоровье. Так, если речь идет о желудке, то подобными сигналами чаще всего являются:
- изжога;
- отрыжка;
- проблемы с аппетитом;
- тошнота и рвота;
- расстройства стула;
- чувство тяжести (гастростаз, дуоденостаз).
Любопытно, что последнее явление знакомо 99,9% людей, но мало кто считает его патологическим. Как правило, ощущение тяжести возникает по утрам или после приема пищи. Последний вариант ассоциируется с банальным перееданием, которое «само пройдет». Не стоит забывать, что халатное отношение к здоровью чревато перерастанием мелких неприятностей в тяжелые заболевания.
Тяжесть в желудке после еды: ищем причины
Данное ощущение является одним из частых симптомов, сопровождающих многие распространенные патологии органов пищеварения (подробный список представлен ниже). Кроме того, регулярно беспокоящее чувство тяжести после еды может возникать в силу разных физиологических и/или психологических факторов.
Наиболее распространенные причины связаны с несоблюдением простейших правил питания :
- несбалансированный рацион;
- плохое пережевывание пищи и спешка;
- отсутствие режима питания;
- употребление «тяжелых» продуктов на ночь;
- пристрастие к фаст-фуду, газированным напиткам, блюдам, обильно приправленным специями.
В таких случаях обычно рекомендуют пить минеральную воду, антациды или ферментные препараты (Креазим, Панкреатин, Мезим).
Заболевания и состояния, сопровождающиеся гастро / доуденостазом
Застой содержимого желудка или ДПК может быть обусловлен следующими патологиями:
- аэрофагия ;
- гастрит, гастродуоденит, гастроптоз;
- гепатит;
- дискинезия;
- ЖКБ;
- инфицирование Helicobacter pylori (гастрит, язва);
- онкопатология желудка;
- панкреатит;
- функциональная диспепсия;
- пищеводный рефлюкс;
- СРК;
- сахарный диабет;
- цирроз печени;
- язвенная болезнь (+ осложнения – стенозы).
В 30% случаев проблема возникает на фоне функциональной диспепсии. Тошнота, изжога, вздутие живота, отрыжка, раннее насыщение нередко усугубляют и без того неприятное ощущение. Основой механизма формирования этого состояния является нарушение физиологической антродуоденальной координации.
Психологические и другие причины появления тяжести в желудке
При обращениях с рассматриваемой проблемой врачи, прежде всего, выясняют:
- наличие у пациента вредных привычек;
- эмоциональное состояние;
- возможность беременности .
Нередко причина кроется в употреблении некоторых видов лекарственных средств (НПВС, антибиотиков, холинолитиков, антидепрессантов, опиатов). В таких случаях терапевтическая схема должна коректироваться.
Гастростаз часто проявляется у людей, которые перенесли операцию желудка / кишечника.
Важный фактор #8212; психоэмоциональные проблемы, которые можно охарактеризовать емким термином – стресс.
Еще одна группа причин – образ жизни. Отсутствие нормированных физических нагрузок, сидячая работа, недостаточное время пребывания на свежем воздухе, регулярный недосып также могут стать причинами возникновения тяжести в желудке, неприятное ощущение преследует пациентов постоянно.
#171;Золотое правило#187; медицины гласит: профилактика #8212; лучший способ лечения. Теперь, когда вы знаете из-за чего возникает гастростаз, задумайтесь, можете ли вы сами его предотвратить? Будьте здоровы!
Полезно по теме:
Почему после еды могут появиться боли в эпигастральной области?
Лечение болей в желудке
Несмотря на то, что сегодня большинство препаратов можно свободно купить в аптеке, заниматься самолечением все же не стоит. Лечение должно проводиться согласно диагнозу, а его может поставить только врач. Например, больной подозревает, что у него гастрит. Это заболевание делится на вида: с повышенной и с пониженной кислотностью. Соответственно, необходимо принимать препараты, или понижающие, или повышающие кислотность. Определить тип гастрита может только врач после проведения обследования, неправильный выбор препарата только усугубит проблему.
Диагноз гастроэнтеролог ставит на основании результатов обследования. Чаще всего назначают эзофагогастроскопию и ультразвуковое обследование. Для получения достоверных результатов из рациона за неделю до обследования необходимо исключить кофе, острые блюда. Рекомендуется соблюдать молочную диету. На ночь каждый день нужно принимать выписанное врачом слабительное средство. За 12 часов до эзофагогастроскопии стоит отказаться от пищи, и за 5 часов – от воды.
При обследовании больному через рот вводят в пищевод мягкую трубку с монитором, рот и горло перед этим обрабатывают анестетиком для уменьшения болезненных ощущений во время процедуры. Длится обследование от нескольких минут до получаса, это зависит от степени поражения органа. Врач внимательно осматривает слизистую желудка и при необходимости берет образец ткани на биопсию. Также в это время врач может удалить полипы и остановить кровотечение.
Ультразвуковое обследование абсолютно безболезненное, однако с его помощью можно только оценить общее состояние слизистой оболочки, точный диагноз поставить невозможно. Если же в органе будут находиться газы, то обследование ничего не покажет. Поэтому за неделю до процедуры стоит начать питаться кисломолочными продуктами, кашами на воде, отварными овощами. От газообразования при необходимости можно пить эспумизан, фестал, мезим. За 12 часов до УЗИ стоит отказаться от пищи, и за 5 часов – от воды.
Исходя из результатов обследований, врач назначает лечение. Прописывать могут антибактериальные препараты, лекарства, понижающие кислотность, улучшающие моторику, защищающие слизистую оболочку и другие. Обязательно нужно соблюдать рекомендованную врачом диету, без этого эффекта от лечения не будет.
Противовоспалительная терапия
Боль – один из основных признаков воспаления, локализующегося в органах ЖКТ. Чтобы облегчить течение болезни и предотвратить ее развитие, нужно принимать лекарства противовоспалительного действия. Эффективные препараты и сама схема лечения могут назначаться только квалифицированным врачом после полноценного обследования больного.
Итак, какие лекарства можно использовать, если трудно дышать из-за болей в надчревной зоне?
- «Месалазин» – ликвидирует боли, возникающие при обострении болезней ЖКТ;
- «Преднизолон» – препятствует развитию воспаления в желудке и внекишечных областях;
- «Метронидазол» – разрушает клеточные стенки микробов, провоцирующих развитие воспаления в слизистой органов ЖКТ;
- «Будесонид» – ликвидирует генерализованное воспаление не только в пищеводе, но и в органах дыхания.
В зависимости от клинических проявлений и сопутствующих осложнений, больным могут быть назначены лекарства в виде ректальных свечей или внутримышечных инъекций. Таким образом удается предотвратить еще большее раздражение слизистых в случае развития язв в кишечнике или желудке.
Профилактика
Пищеварительная система играет важную роль в работе всего организма, поэтому возникновения заболеваний желудка и других органов пищеварения лучше не допускать. Необходимо правильно питаться, ограничить употребление жареных, жирных, острых и соленых блюд. Есть следует понемногу, небольшими порциями, но каждые несколько часов, не допуская появления сильного голода. На ночь лучше не переедать – ужинать рекомендуется легкими продуктами. Еду нужно хорошо пережевывать, торопиться не стоит – крупные куски могут травмировать пищевод и желудок, вызывая его раздражение и воспаление. Нерегулярное питание и употребление тяжелой пищи – главная причина развития многих заболеваний пищеварительной системы.
Причины и симптомы патологии
В большинстве случаев болевой синдром возникает в результате нарушения работы пищеварительного тракта. Неприятные ощущения могут возникать при:
- гастрите;
- язве желудка;
- язве двенадцатиперстной кишки;
- холицестите;
- желчнокаменной болезни;
- стенозе привратника пищевода или желудка;
- грыже пищеводного отверстия диафрагмы
- онкология.
Нередко провокаторами появления неприятных ощущений в области эпигастрии, являются гломерулонефрит, запоры или диарея
Боль в эпигастрии после еды может сопровождаться другими симптомами. К примеру, при наличие острой формы гастрита пациент может испытывать дискомфорт как на голодный желудок, так и сразу после употребления пищи. Дополнительно могут возникать приступы изжоги, тошноты или рвоты. Продолжительность болевого синдрома может колебаться в разных временных промежутках.
Когда у пациента диагностируется хроническая форма заболевания, симптоматика выражена менее ярко. Болевые ощущения часто появляются именно в момент приема пищи или через некоторое время после этого. Для данной формы патологии характерны частые расстройства системы пищеварения. Кроме боли у пациента часто возникают изжога, приступы тошноты, неприятный привкус во рту и другие.
Несмотря на то, что язвенная болезнь является следствием не вылеченного ранее гастрита, симптомы такого патологического процесса имеют поздний характер. Тяжесть в эпигастрии или болевой синдром могут появляться не раньше, чем через 30 минут после еды. Кроме того, для данного заболевания характерны обострения, как правило, осеннее и весеннее. За счет выработки соляной кислоты желудком у больного может появляться отрыжка с ее привкусом. Остальные симптомы схожи с гастритом.
После того как пища поступает в организм, болезненные ощущения по причине наличия опухолевого новообразования или полипа практически всегда отсутствуют, но не следует исключать и этот вариант.
Схожим по симптомам с гастритом является синдром раздраженного желудка. Отличие заключается в том, что после еды болевые ощущения сохраняются на протяжении нескольких часов. Патологический процесс происходит не постоянно. Плохое самочувствие чередуется с ремиссиями.
Отравление – еще одна частая причина, которая может вызвать не только боль в эпигастральной области. Сопровождающими симптомами может быть тошнота, повышение температуры тела, жидкий стул и прочие признаки патологии.
Достаточно сложно определить причину появления болевого синдрома без профессионального осмотра врача и ряда некоторых анализов. Из вышеперечисленного можно сделать вывод, что симптоматика большинства патологий, протекающих в органах пищеварения, схожа между собой.
Как различить боли по видам?
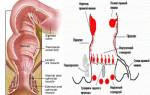
По механизму и клиническим проявлениям выделяют 3 вида болей в желудке. Спастические — образуются за счет спазмов мышечного слоя органа. Вызываются повышенной кислотностью желудочного сока. Связаны с избытком гормона – гастрина, в задачу которого входит стимуляция обкладочных клеток к синтезу соляной кислоты.
По такой схеме возникает боль в желудке во время еды при заболеваниях, локализованных в антральной части, пред- и пилорической области желудка, в верхних отделах двенадцатиперстной кишки. Расположение наиболее характерно для гастритов, язвенной болезни, вызванных хеликобактерией.
Клинически боли проявляются внезапными приступами, ощущаются как режущие, интенсивные. Дают иррадиацию в спину.
Дистензионные — вызываются растяжением мышечного слоя. Провоцируются:
- сужением (стенозом) пилорического отдела из-за рубцовой деформации;
- механическим препятствием, затрудняющим выход из желудка при опухолях желудка, поджелудочной железы, метастазе в лимфоузлы;
- замедленной перистальтикой в связи с низкой кислотностью.
Проявляются чувством тяжести в эпигастрии, ноющим и распирающим характером. Обычно следуют за перееданием, употреблением алкоголя, сопровождаются тошнотой, отрыжкой.
Признаки растяжения начинаются через час после еды
Перитонеальные — вызваны раздражением рецепторного аппарата брюшины. Их делят:
- на острые — сопутствуют признакам разрушения стенки желудка прободной язвой, распадающейся опухолью, проявляются неожиданно, отличаются высокой интенсивностью, больные называют их «кинжальными»;
- и хронические — вызваны длительным процессом прорастания стенки желудка опухолью, по силе зависят от стадии заболевания (от умеренных до мучительных), связаны не только с приемом пищи, но и с физической нагрузкой, передвижением бегом, прыжками.
Методы решения проблемы
Подложечный болевой синдром, который тревожит пациента постоянно и при этом может сопровождаться рядом других неприятных ощущений, обязательно должен быть исследован.
Методика лечения будет зависеть от диагноза. Поэтому перед тем как назначить терапевтический курс, врач обязательно проводит общий осмотр и дает направления на разного рода исследования организма.
Если боль, появившаяся сразу после еды, очень острая, рекомендуется быстро доставить больного в медицинское учреждение или вызвать скорую помощь. Самостоятельно употреблять какие-либо обезболивающие препараты не следует. Дело в том, что анальгетики частично или полностью снимут болевой синдром, а во время диагностики данный показатель может исказить результаты первоначального осмотра. В том случае, если анальгетик был принят, в больнице об этом нужно сообщить врачу во время осмотра.
Обязательным условием успешного лечения является соблюдение режима правильного питания. Диета подбирается в индивидуальном порядке.
Если своевременно не начать лечение, ситуация может только усугубляться. Не исключено, что при тяжелом течение заболевания потребуется хирургическое вмешательство.
Где это находится и чему там болеть?
На языке медиков это место на теле называется эпигастральной областью – точка соединения передних ребер. Почему называется ложечкой? Да потому, что эта впадинка под мочевидным отростком по форме напоминает чайную ложку.
Правда, если посмотреть на себя в зеркало, то никакой ложки мы не увидим. Ее видно только на скелете человека, но определить, где именно находится вышеупомянутая область несложно.