Резекция (лат.resectio – обрезывание, срезывание) — операция удаления части органа или анатомического образования.
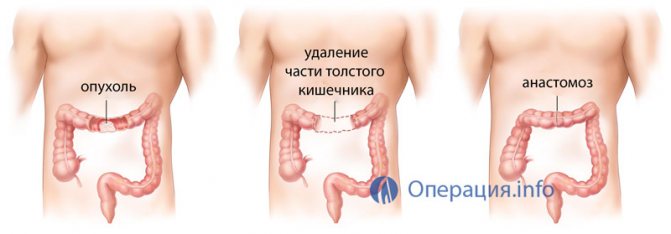
Резекция кишки выполняется с целью удаления пораженного ее участка в пределах здоровых тканей. После удаления пораженного участка кишки остаются два просвета кишки. Один приводящий, другой отводящий. Непрерывность кишечной трубки восстанавливается путем наложениея анастомоза. При этом формирование кишечного шва производится либо с помощью специальных сшивающих аппаратов, либо накладывается ручной кишечный шов.
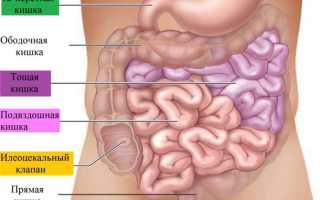
В зависимости от характера поражения кишки, локализации и размеров очага поражения, резекция может быть секторальной, экономной, расширенной. Кроме того, отдельно выделяют резекции толстой и прямой кишки при опухолевых заболеваниях.
Резекция кишки
- Стоимость: 125 000 — 210 000 руб.
- Продолжительность: 1-2 часа
- Госпитализация: 5-7 дней в стационаре
Подробнее
Что такое резекция кишечника?
Рак толстой кишки: операция, прогноз для жизни
Онкология изучает не только раковые заболевания, но и доброкачественные опухоли. К сожалению, подобные патологии часто поражают толстую кишку. По статистике, рак этого органа занимает одно из первых мест. Уступают ему лишь злокачественные процессы молочной железы, кожи, легких и желудка. По гистологической структуре чаще всего встречается карцинома толстого кишечника. Чем ниже уровень дифференцировки раковых клеток, тем новообразование злокачественнее и тяжелее поддается лечению. Все онкологические процессы являются показанием для операции. Прогноз при подобных патологиях зависит от распространенности опухоли и степени дифференцировки.
К доброкачественным образованиям относится полип толстой кишки. Операции при этой патологии обязательны. Ведь большинство полипов могут трансформироваться в карциному. Если вовремя удалить доброкачественную опухоль, прогноз для жизни благоприятный. При выявлении рака выполняется операция по удалению толстой кишки. В большинстве случаев приходится прибегать к резекции половины органа. Такое вмешательство относится к радикальным операциям. Оно называется гемиколэктомией. Если поражение небольшое, удаляют меньшую часть кишечника, включающую саму опухоль и 40 см здоровых тканей. Это необходимо для предотвращения рецидива карциномы.
Если нет метастатических опухолей в других органах, радикальная операция при раке толстой кишки помогает не только спасти жизнь пациента, но и значительно продлить ее. Запущенная карцинома в большинстве случаев считается противопоказанием для хирургического лечения. При большом размере онкологического процесса и прорастании в соседние органы выполняют паллиативное удаление опухоли толстой кишки. Операция помогает восстановить процесс пищеварения и избавить больного от мучений. Прогноз при подобных вмешательствах неблагоприятный. Из-за наличия остатка злокачественных клеток в организме опухоль продолжает расти.
Когда необходима резекция кишечника?
По данным Национального института диабета, болезней органов пищеварения и почек (National Institute of Diabetes and Digestive and Kidney Diseases), людям с болезнью Крона обычно требуется хирургическое вмешательство. Исследования показывают, что около 60% людей перенесли операцию в течение 20 лет после постановки диагноза болезни Крона. Врач может порекомендовать операцию людям со стриктурами, которые не поддаются стандартному лечению. Резекция кишечника может быть необходима, когда другие виды оперативного вмешательства, такие как стриктурная пластика, неэффективны или не являются подходящим вариантом. Стриктура может замедлить усвоение пищи и вызвать несколько симптомов, в том числе:
- вздутие живота;
- боль в животе и спазмы;
- тошноту и рвоту;
- запор.
Эти симптомы могут очень серьезны и могут привести к потенциально опасным осложнениям, таким как перфорация, формирующаяся в стенке кишечника. Врач также может порекомендовать резекцию кишечника с образованием свищей. Свищ — это искусственный канал, который образуется между двумя различными частями кишечника или соединяет кишечник с другим органом. Свищи могут возникать после сильного воспаления кишечной стенки. Во время резекции кишечника хирург сосредоточится на удалении свища и поврежденных тканей вокруг него.
Подготовка к удалению толстой кишки
Резекция кишечника и гемиколэктомия – это крупные оперативные вмешательства, которые требуют специальной подготовки. Подобное хирургическое лечение может проводиться только при отсутствии сердечно-сосудистых заболеваний, а также патологий кроветворной системы и почечной недостаточности. Кроме того, пациент должен понимать суть предстоящего вмешательства и возможные осложнения. Сам больной и его близкие должны знать, что после операции на толстой кишке требуется реабилитация и изменение образа жизни, в частности питания.
Перед проведением хирургического лечения выполняется ряд анализов. Помимо стандартных лабораторных исследований требуется проведение ЭКГ и колоноскопии, консультация кардиолога и терапевта. Пациент должен сдать кровь на ВИЧ и вирусные гепатиты, передающиеся парентеральным путем. Накануне оперативного вмешательства проводится полная очистка кишечника. С этой целью выполняются очистительные клизмы или прием препарата «Фортранс». Его разводят в 3-4 литрах воды и начинают пить за сутки до операции.
Наркоз подбирают индивидуально для каждого пациента. При проведении полостных операций требуется общая анестезия. Зачастую применяют комбинированный наркоз. Он состоит из внутривенной и эндотрахеальной анестезии. Чтобы следить за состоянием сердечно-сосудистой и дыхательной систем, пациента подключают к аппаратам. Для предотвращения осложнений требуется доступ к центральной вене. За состоянием больного во время операции наблюдает анестезиолог и средний медицинский персонал. При необходимости вводят гипотензивные и другие препараты.
Как подготовиться
В зависимости от обстоятельств врач может дать определенные рекомендации человеку для подготовки к операции. Они могут включать изменения в типе или дозировке существующих лекарственных препаратов. Врач также может назначить лекарственные препараты или антибиотики для предотвращения инфекции. Человеку может потребоваться очистить кишечный тракт за день до операции. Врач может посоветовать пациенту использовать клизму, пить много воды или выпить специальный раствор, который поможет очистить кишечник. Большинство операций требуют, чтобы человек воздерживался от приема пищи в течение определенного периода перед операцией. Врач сообщит пациенту, нужно ли ему голодать и как долго. Перед голоданием лучше всего есть здоровую пищу и избегать продуктов, которые могут раздражать пищеварительный тракт.
Послеоперационный период
Раны и стомы необходимо исследовать ежедневно. Следует контролировать как целостность стомы, так и выход жидкости из нее. Если выход воды из стомы превышает 2 л/сут, пациенту требуется назначить лоперамид. Большинство пациентов после операции страдает от обезвоживания. Потери жидкости и электролитов нужно компенсировать регидратационными жидкостями.
Антибиотики
Антибиотики можно прекратить принимать в течение 24 часов после операции, если во время процедуры не было обнаружено никаких инфекций. Антибактериальные препараты используют в качестве вспомогательного инструмента в период реабилитации. Лекарства данной группы не рекомендуется принимать длительное время.
Профилактика венозной тромбоэмболии
Если отсутствуют противопоказания, пациентам следует продолжать после операции принимать 5000 единиц гепарина подкожно три раза в день. Пациенты также должны носить компрессионные чулки.
Диета и другие мероприятия
Авторы считают, что назогастральная трубка не должна использоваться в послеоперационном периоде, и поэтому ее необходимо немедленно убрать в конце лечения. Однако, если развивается послеоперационный илеус, может потребоваться вставить назогастральную трубку. Назогастральная трубка не сокращает продолжительность послеоперационной непроходимости, но облегчает симптомы тошноты, рвоты и вздутия живота. Питание требуется проводить без трубки при отсутствии илеуса.
В день операции пациенту разрешается принимать небольшое количество жидкости. Количество употребляемых продуктов нужно увеличивать постепенно. Пациент должен сидеть на стуле при приеме пищи. Голову кровати поднимают на 30° или выше. Данные свидетельствуют о том, что облегчение метеоризма и спазмов достигается за счет приема симетикона и диметикона. Рекомендуется препараты принимать по отдельности.
Спирометрия
Как и при всех хирургических процедурах, стимулирующая спирометрия является ключом к предотвращению ателектаза и сопутствующей пневмонии. Спирометрия должна проводиться не реже 10 раз в час.
Во время операции
Перед началом операции анестезиолог вводит пациента в наркоз. При общем наркозе человек находится без сознания, и он не будут чувствовать никакой боли во время процедуры. Существует 2 основных типа резекции тонкой кишки: лапароскопическая и открытая хирургия. Лапароскопическая операция подразумевает под собой небольшие разрезы на животе для проникновения в брюшную полость. Затем хирург вводит лапароскоп и небольшие хирургические инструменты через отверстие. Лапароскоп представляет собой тонкую трубку с камерой и светом на конце, которая позволяет хирургу видеть брюшную полость с помощью монитора. Во время открытой операции хирург делает больший разрез и выполняет процедуру со стандартным хирургическим оборудованием.
Стомы всегда причиняют неудобства?
«Стома вернула мне настоящую жизнь, — говорит Блейк. — Потому что жизнь с язвенным колитом была ужасной. С ним у тебя все болит, ты чувствуешь себя разбитым. Я дошел до того, что не мог выйти на улицу, чтобы со мной ничего не случилось».
Для Ханны стома не стала символом свободы. Ей поставили диагноз в 7 лет, воспалительный процесс причинял массу хлопот. С 15 до 25 лет болезнь находилась в стадии ремиссии, но вернулась в прошлом году.
«Все случилось внезапно и совершенно выбило меня из колеи. Я месяц пролежала в больнице и должна была срочно пройти операцию. Я не чувствую, что стома вернула мне мою жизнь обратно. Мне бы хотелось вернуть все то, что было раньше. Но когда я говорю так, мне не стыдно», — говорит Ханна.
Восстановление после резекции кишечника
Полное восстановление после резекции кишечника занимает много времени, зачастую до 2 месяцев. В течение этого времени врачи регулярно проверяют состояние пациента. В целом, врачи рекомендуют избегать таких действий, которые вызывают нагрузку на живот, таких как тяжелая атлетика или тяжелая физическая активность. Они также могут дать человеку дополнительные рекомендации по физическим упражнениям.
Во время выздоровления кишечник должен заживать. Определенная диета может помочь уменьшить нагрузку на кишечник, способствуя процессу заживления. Как правило, в рекомендациях следует употреблять мягкие, легко усваиваемые продукты, такие как картофель, рис и макароны.
Диеты в первый месяц после операции
В первый месяц после резекции и тонкого, и толстого кишечника назначают одинаковое питание.
Диета 0а.
Назначается на два-три дня. Пища жидкая или желеобразная. Калорийность рациона 750-800 ккал. Можно выпить около 2 л свободной жидкости.
Разрешены: слабый мясной бульон без жира, рисовый отвар со сливочным маслом, процеженный компот, жидкий кисель, отвар шиповника с сахаром, не более 50 мл свежеприготовленного сока из фруктов или ягод, разведенного в 2 раза водой. На третий-четвертый день при стабилизации состояния можно добавить яйцо всмятку, сливочное масло или сливки.
Исключают: плотную пищу, цельное молоко и сливки, сметану, соки из овощей, газированные напитки.
Диета 1а хирургическая.
Калорийность 1500-1600 ккал, жидкость – до 2 л, приемов пищи – 6. К уже введенным блюдам добавляют протертые жидкие каши из геркулеса, рисовой, гречневой крупы, приготовленные на мясном бульоне или на воде пополам с молоком; слизистые супы из круп на овощном бульоне; омлет из белков на пару, паровые пюре или суфле из мяса или рыбы (без фасций и жира), сливки (до 100 мл), желе, муссы из некислых ягод.
Диета 1б хирургическая.
Является более расширенной версией предыдущей диеты и служит для подготовки пищеварительного тракта пациента к переходу на полноценное питание. Калорийность рациона повышается до 2300, приемов пищи остается 6. Блюда должны быть не горячими (не более 50 °С) и не холодными (не менее 20 °С).
Добавляются супы в виде пюре или крема, блюда на пару из протертого отварного мяса, рыбы или курицы; свежий творог, протертый со сливками до консистенции густой сметаны, блюда на пару из творога, кисломолочные продукты, запеченные яблоки, пюре из овощей и фруктов, белые сухари. Каши варят на молоке, молоко можно добавлять и в чай.
Осложнения после резекции кишечника
После операции возможны осложнения. Например, человек может неадекватно отреагировать на анестетик. Инфекции и кровотечение также возможны на месте операции. В редких случаях анастомоз может рассоединиться. Это осложнение потенциально опасно для жизни и требует немедленного лечения. Другие возможные осложнения включают почечную недостаточность и образование свищей. Операция может также привести к другому осложнению, называемому синдромом короткой кишки
. Тонкая кишка отвечает за поглощение питательных веществ из пищи в кровоток. Удаление слишком большого количества кишечника может привести к дефициту питательных веществ у некоторых людей.
Возможные осложнения хирургического лечения
Одним из тяжелых онкологических заболеваний, требующих хирургического лечения, является рак толстой кишки. После операции имеется риск развития осложнений. Даже несмотря на профессионализм врачей, выполнить задуманное лечение при онкологии удается не всегда. В некоторых случаях обнаруживаются метастазы, которые не были видны при проведении обследования. При этом приходится расширять объем лечения или вовсе отменять операцию. К возможным последствиям хирургического вмешательства относятся:
- Кровотечение.
- Микробная инфекция.
- Образование грыжи.
Наиболее опасным осложнением считается кровотечение и несостоятельность анастомоза, развивающаяся вследствие инфицирования раны. Каждое из этих последствий требует повторного хирургического вмешательства с целью поиска источника кровотечения. При инфицировании раны приходится заново формировать анастомоз. К отсроченным осложнениям относят спаечный процесс и появление грыжи.
Прогноз
Резекция кишечника может помочь людям избавиться от симптомов на протяжении многих лет. Тем не менее, симптомы могут в конечном итоге вернуться. По данным Фонда Крона и Колита (Crohn’s & Colitis Foundation), симптомы проявляются примерно у 50% взрослых в течение 5 лет после резекции кишечника. Воспаление обычно поражает ту часть кишечника, где проводилась операция, но может возникнуть и в других местах. Лекарственные препараты могут помочь в лечении этих симптомов, но некоторым людям может потребоваться повторная операция. Врач может посоветовать возможные варианты лечения, если симптомы вернутся.
Реабилитация
После операции пациента переводят в палату интенсивного наблюдения, где он отходит от наркоза. Дальнейшее восстановление осуществляется в хирургическом отделении. Больному помогают пересесть из кровати в кресло, а затем начать ходить, поскольку это способствует быстрому восстановлению. При необходимости врач назначает обезболивающие и антибиотики.
В среднем восстановление занимает около 10 дней. В первые пару суток больной питается мягкой пищей. Привычное питание возвращают примерно через 4 дня. На протяжении 6-8 недель пациенту нужно избегать физических нагрузок. Возможные осложнения после резекции:
- инфекция;
- кровотечение;
- образование соединительной ткани в месте резекции, что может вызвать кишечную непроходимость;
- образование грыжи, выпадение в грыжевой мешочек прооперированной кишки.
Другие виды оперативного вмешательства при болезни Крона
Другие хирургические процедуры доступны для лечения болезни Крона. Они включают:
Стриктуропластика
Для многих людей со стриктурой резекция кишечника может не потребоваться. Вместо этого врач может порекомендовать стриктуропластику, которая является видом операции по расширению суженного участка, не удаляя при этом часть кишечника.
Колэктомия
Если болезнь Крона поражает длинный отрезок толстого кишечника, врач может порекомендовать колэктомию. Эта процедура включает в себя удаление всей или части толстой кишки.
Проктоколэктомия
Если воспаление поражает продолжительный отрезок как толстого кишечника, так и прямую кишку, может потребоваться полное удаление обоих отделов. Затем хирург соединит конец тонкой кишки с отверстием в нижней части живота, чтобы каловые массы безопасно эвакуировались из кишечника.
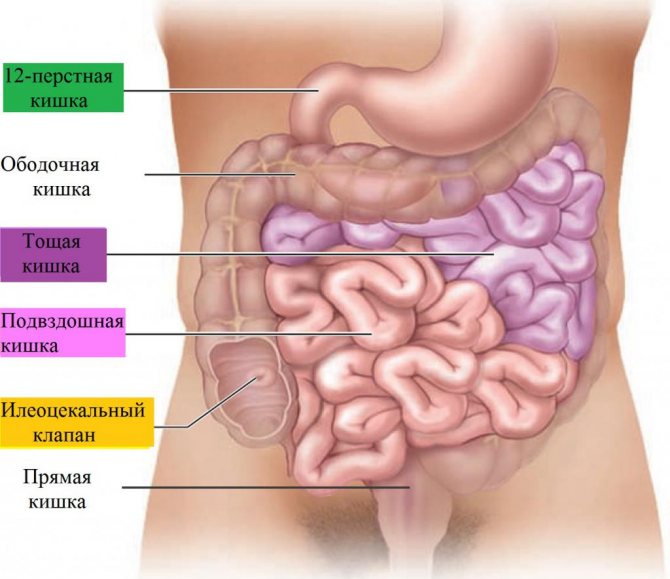
Резекция тонкой кишки
Заболевания тонкой кишки довольно редки, при том, что по протяжённости тонкая в девять раз длиннее толстой кишки. Преимущественно диагностируют воспалительные и язвенные процессы двенадцатиперстной кишки — начального отдела тонкого кишечника, небольшие и не требующие резекции полипы подвздошной кишки, аппендицит.
Из злокачественных процессов, а на них приходится едва ли 5% всех новообразований желудочно-кишечного тракта, диагностируются аденокарциномы и нейроэндокринные новообразования — карциноид, в соотношении 50% на 40%, и чуть меньше 10% приходится на злокачественные лимфомы.
Доброкачественные заболевания излечиваются экономной (простой) резекцией, при злокачественных объем резецированного участка большой, так как включает брыжейку с несколькими группами лимфатических узлов. Диагностика патологии тощей кишки, где преимущественно локализуются карциноидные опухоли, сложна и несовершенна, поэтому резекция удается только у семи из десяти больных.
Выводы
Для некоторых людей с болезнью Крона врач может порекомендовать резекцию кишечника для лечения тяжелых осложнений, таких как стриктуры и свищи. Операция включает в себя удаление поврежденного участка тонкой кишки и затем соединение здоровых участков. Успешная операция по резекции кишечника может позволить человеку жить годами без симптомов. Однако у некоторых людей симптомы могут вернуться, и иногда может потребоваться повторная операция. Для человека важно заботиться о своем организме перед операцией и во время восстановления, чтобы дать себе шанс на излечение. Тесное сотрудничество с врачом может помочь поддержать правильное выздоровление и снизить риск осложнений.
Авторы другого исследования утверждают, что у пациентов с болезнью Крона чаще отмечаются тревожные расстройства.
Разновидности оперативного лечения
Существует несколько видов операций на толстом кишечнике. Выбор хирургического метода лечения зависит от характера патологии и протяженности поражения. Кроме того, врачи обращают внимание на общее состояние больного и наличие сопутствующих недугов. Тяжелые патологии сосудистой системы, сердца, почек и других органов являются противопоказанием для массивных хирургических вмешательств.
Если заболевание не онкологическое, врач делает все возможное, чтобы сохранить кишку. Это удается сделать при наличии небольших язвенных дефектов и доброкачественных опухолей. В подобных случаях выполняют ушивание дефекта или полипэктомию. Такие операции часто не требуют разреза передней брюшной стенки. Они осуществляются эндоскопическим методом, часто во время обследования кишечника. Наличие гнойного воспалительного процесса служит показанием к хирургическому лечению. Самой распространенной из подобных операций считается аппендэктомия.
Показания к радикальному хирургическому лечению – это облигатные полипы, острое нарушение мезентериального кровообращения, распространенные язвы и неметастатическая аденокарцинома толстой кишки. Операция заключается в удалении пораженного участка и прилегающих к нему здоровых тканей. К радикальным хирургическим вмешательствам относят резекцию кишки и гемиколэктомию.
При наличии метастазов и тяжелом состоянии больного выполняется паллиативное лечение. Основное показание – это опухоль толстой кишки. Операция носит нерадикальный характер, так как не позволяет удалить всю карциному. Она заключается в резекции большей части злокачественного процесса и ушивании кишечника. Таким образом, удается устранить блок, вызвавший непроходимость. Дистальный конец кишки наглухо ушивают, а из проксимальной части формируют стому. Противоестественное отверстие выводят на переднюю брюшную стенку. Если через несколько месяцев состояние пациента позволяет выполнить массивную полостную операцию и опухоль не прогрессирует, колостому удаляют путем низведения культи и сшиванием с прямой кишкой. Этот этап хирургического вмешательства проводят только при отсутствии метастаз.
Показания и противопоказания к операции
Операция на тонкой кишке чаще всего является срочным хирургическим вмешательством. Обычно оно требуется при внезапной непроходимости вследствие заворота кишки или ее некрозе. Операция показана при тромбозе питающих артерий или огнестрельных ранениях. Резекция делается при наличии ущемленной грыжи, новообразованиях (отрывах, гематомах) брыжейки или опухоли тонкой кишки. Проводится при невозможности ушивания дефекта без сужения кишечного просвета.
Противопоказания к проведению:
- тяжелое состояние пациента, вследствие которого появляется большой операционный риск (болезни почек, дыхательной системы, сердца);
- терминальные состояния, когда резекция уже не имеет смысла;
- последние стадии рака с неоперабельной опухолью;
- серьезные нарушения сознания;
- кома.