Гастрэктомия — операция, во время которой хирург удаляет желудок и соединяет оставшиеся концы пищевода и двенадцатиперстной кишки. Это достаточно сложное хирургическое вмешательство, после него могут развиваться серьезные осложнения. Но в некоторых случаях, например, при раке, гастрэктомия — единственный способ вылечить человека и спасти ему жизнь.
Наш эксперт в этой сфере:
Рябов Константин Юрьевич
Главный хирург, онколог, эндоскопист
Позвонить врачу
Желудок выполняет многие важные функции. В нем вырабатываются пищеварительные ферменты и соляная кислота, происходит всасывание воды и соли. В области дна и тела желудка находятся особые железы, которые вырабатывают фактор Касла — этот фермент способствует усвоению витамина B12 и предотвращает анемию. Соляная кислота убивает болезнетворные бактерии и не дает им проникнуть в кишечник. Поэтому к гастрэктомии прибегают лишь в случаях, когда нет другого выхода, и польза от операции перевешивает риск возможных осложнений.
Показания к гастрэктомии
Основное показание к гастрэктомии — рак желудка. Но не всякая злокачественная опухоль требует полного удаления органа. К гастрэктомии прибегают, если рак распространился по всему желудку или находится в его верхней части. Вместе с желудком удаляют близлежащие (регионарные) лимфатические узлы, сальник — двойной слой брюшины (тонкой пленки из соединительной ткани, которая выстилает стенки брюшной полости и покрывает органы живота), натянутый между печенью, двенадцатиперстной кишкой и желудком.
Иногда, если опухоль успела сильно разрастись, приходится удалять часть кишки, пищевода, поджелудочной железы, селезенку или другие органы, пораженные раком. Такая гастрэктомия называется комбинированной. Она эффективна лишь в случаях, когда рак распространился в соседние органы ограниченно. При множественных метастазах хирургическое лечение неэффективно.
Нередко хирург принимает окончательное решение о том, удалит ли он весь желудок или только его часть, уже в процессе операции, когда удается оценить характер роста опухоли и степень распространения в соседние структуры. У хирургов существует такое правило: если проводится любое хирургическое вмешательство по поводу рака желудка, всегда нужно готовиться к тому, что оно может закончиться гастрэктомией.
У некоторых людей встречаются мутации в гене CDH1. Они приводят к наследственному диффузному раку желудка — опасному заболеванию, при котором опухолевые клетки разбросаны по всему органу, из-за этого опухоль очень сложно обнаружить на ранней стадии. Зачастую носителям мутации рекомендуют выполнить профилактическую гастрэктомию.
Очень редко к гастрэктомии прибегают при других заболеваниях:
- Полипоз желудка.
- Язва, которая расположена в верхней части органа.
- Синдром Золлингера-Эллисона — опухоль в поджелудочной железе, которая производит гормон гастрин. Он заставляет слизистую оболочку желудка вырабатывать много соляной кислоты. Из-за этого в желудке и двенадцатиперстной кишке возникают язвы, которые не поддаются лечению.
Диагностика
Постановка диагноза осуществляется с помощью эндоскопических методов обследования, а также рентгена желудка с использованием рентгенконтрастного вещества.
Эзофагогастроскопия позволяет визуализировать область соединения и непосредственно оценить тяжесть поражения. В случае воспалительного процесса врач увидит гиперемию (покраснение) слизистой, отечность участка анастомоза, сужение просвета соустья. В тяжелых случаях происходит образование эрозий и язв слизистой оболочки.
Рентгеноскопия желудка проводится с использованием взвеси бария в качестве контраста. Обследование позволяет выявить участки сужения в зоне анастомоза и оценить скорость эвакуации бариевой взвеси.
Подготовка к операции
Перед операцией врач назначает анализы крови мочи, рентгенографию, КТ, МРТ и другие методы диагностики. Они нужны для того, чтобы оценить здоровье пациента, степень распространения рака, определиться с объемом хирургического вмешательства.
У некоторых пациентов в организме есть нарушения, которые требуют коррекции до операции. В таких случаях врач может назначить капельницы с водно-солевыми растворами, переливание крови и кровезаменителей, эритроцитарной массы, препараты для улучшения работы сердечно-сосудистой системы, антибиотики для профилактики инфекций.
Отзывы наших пациентов
- Отзыв о лечении рака желудка Отзыв о лечении рака желудка 13 января 2021 г.
Пациентка поступила в клинику для диагностики и лечения рака желудка. Опухоль верифицирована в кратчайшие сроки. Установлена центральная венозная порт-система. Проведён первый из четырёх курсов химиотерапии. После завершения данного этапа лечения и уменьшения размеров опухоли планируется проведение хирургической операции по резекции желудка.
читать дальше
- Отзыв о лечении заболевания желудка
Отзыв о лечении заболевания желудка 8 декабря 2021 г.
Пациент поступил в тяжёлом состоянии с такими симптомами, как многократная рвота, выраженная слабость, увеличение объёма живота. Причина — заболевание желудка. Другие клиники из-за сложности диагноза в лечении пациенту отказали. За время госпитализации в клинике «Медицина 24/7» жидкость из брюшной полости эвакуирована, что привело к улучшению общего состояния. На втором этапе лечения произведено стентирование выходного отдела желудка. Благодаря этому пациент…
читать дальше
- Отзыв о лечении рака желудка 20.10.2020
Отзыв о лечении рака желудка 20.10.2020 20 октября 2021 г.
Пациент поступил в клинику «Медицина 24/7» с заболеванием желудка, отягощённым соматическими заболеваниями. На сегодняшний день подобрана тактика лечения, включающая проведение курсов химиотерапии.
читать дальше
- Отзыв о лечении рака желудка 23.09.2020
Отзыв о лечении рака желудка 23.09.2020 23 сентября 2021 г.
Жена пациента рассказывает о лечении её супруга. Диагноз — рак желудка. По месту жительства в лечении ему было отказано. В клинике Медицина 24/7 смогли помочь. Жена пациента отмечает оперативность работы всего персонала, его мобильность, профессионализм. В особенности она благодарит лечащего врача Милану Ханларовну Мустафаеву.
читать дальше
- Отзыв о проведении фотодинамической терапии
Отзыв о проведении фотодинамической терапии 21 июля 2020 г.
Михаилу Львовичу 92 года. Он обратился в клинику «Медицина 24/7» для лечения рака желудка. Проведение хирургической операции и курсов химиотерапии в его возрасте не показано, так как может привести к значительными осложнениям. Для пациента разработан индивидуальный план лечения, включающий сеансы эндоскопической фотодинамической терапии. Достигнут положительный эффект. Кроме того, проведена молекулярно-генетическая диагностика опухоли, которая в будущем позволит подобрать…
читать дальше
- Успешное лечение рака желудка IV стадии с метастазами в клинике «Медицина 24/7»
Успешное лечение рака желудка IV стадии с метастазами в клинике «Медицина 24/7» 21 ноября 2021 г.
Перед нами пример эффективности правильно подобранного лечения. Даже тогда, когда, казалось бы, шансы отсутствуют и никто не может помочь. У Елены был диагностирован рак желудка IV стадии с метастазами. Лечение включало в себя проведение гастрэктомии и таргетной селективной терапии. Оно дало результаты. По данным последнего обследования, у пациентки признаки заболевания отсутствуют. Несмотря на это, лечение продолжается до полной победы. «Спасибо огромное! Вы дали…
читать дальше
- Анна Сергеевна о лечении рака желудка
Анна Сергеевна о лечении рака желудка 29 июня 2021 г.
Анна Сергеевна поступила в клинику «Медицина 24/7» в тяжёлом состоянии. На фоне рака желудка у неё была нарушена проходимость пищевода. В клинике её состояние ухудшилось, любой приём пищи был невозможен, началась непрерывная рвота. В ходе обследования обнаружен неоперабельный стеноз. Было принято решение по проведению стентирования. В ходе процедуры был установлен уникальный стент, длиной 70 сантиметров. Таким образом, просвет…
читать дальше
Резекция желудка осложнения . Русаков В.И. МЦПК 1997
Резекция желудка дает немало послеоперационных осложнений, которые, по сведениям разных авторов, составляют от 1 до 25—30% (М. И. Чудаков, 1965; Г. С. Кемтер и соавт., 1968; П. Н. Напалков, 1968; К. И. Мышкин и соавт., 1969, 1970; А. Н. Шабанов и соавт., 1970; Vignal, 1971).
Резекция желудка осложнения . Перитонит .
Среди осложнений наибольшее значение имеет перитонит без связи с несостоятельностью швов и в результате несостоятельности швов (культи двенадцатиперстной кишки или анастомоза); кровотечения, моторно-эвакуаторные расстройства, острые панкреатиты, поддиафрагмальные или подпеченочные абсцессы, осложнения со стороны дыхательной и сердечно-сосудистой систем (эмболии, тромбозы, пневмонии, инфаркты).
Самым грозным осложнением после резекции желудка является перитонит, который приводит к смерти 50—70% больных (Г. Н. Захарова и соавт., 1970; В. Д. Федоров и соавт.. 1970; и др.). Частой причиной послеоперационного перитонита является несостоятельность швов анастомоза. По данным Н. А. Телкова, в нашей стране несостоятельность швов анастомоза среди причин перитонита после резекции желудка составила 25—40% (сведения из 68 лечебных учреждений). Расхождение швов культи двенадцатиперстной кишки по отношению к другим осложнениям составляет от 1 до 5%, а несостоятельность швов анастомоза — 0,37% (по данным С. В. Кривошеева,С.М. Рубашова и др. авторов). Е. К. Молодая (1928), Kosa (1969) основную причину перитонита видят в попадании инфекции при вскрытии полых органов с инструментами и шовным материалом.
Важнейшим признаком послеоперационного перитонита являются боли, которые, вместо того чтобы постепенно ослабевать после операции, становятся постоянными, сильными и сопровождаются срыгиваниями коричневатой массой, повторяющейся рвотой, икотой. Язык становится сухим, живот болезненным и напряженным. Перитониты развиваются исподволь, постепенно, с 3—4-го дня после операции, а иногда возникают внезапно. Среди, казалось бы, полного благополучия появляются сильные боли, как при прободной язве, напряжение мышц живота и выраженные симптомы перитонита.
Эти перитониты являются результатом расхождения краев анастомоза или культи дуоденум. Следует подчеркнуть, что у таких больных «благополучие» до прободения анастомоза или культи двенадцатиперстной кишки бывает мнимым. Эти больные до прободения чем-то всегда беспокоят хирурга. Они несколько напряжены, плохо спят, дают повышение температуры, живот у них несколько вздут и болезнен, в крови — признаки воспалительной реакции. По-видимому, эти неопределенные симптомы сигнализируют о развивающемся воспалительно-некротическом процессе, подготавливающем почву для прорыва инфицированного содержимого желудка или двенадцатиперстной кишки в брюшную полость ослабленного больного.
Тактика при послеоперационных перитонитах должна быть самой активной. Больного надо немедленно взять в операционную и выполнить релапаротомию. Во время операции удаляют экссудат и излившееся содержимое органов. Если имеется возможность, ушивают образовавшийся дефект анастомоза или культи, обрабатывают брюшную полость, высушивают, ограничивают место перфорации марлевыми салфетками, подводят резиновые выпускники и трубки и до дренажей и тампонов рану брюшной стенки ушивают. Затем проводят интенсивную терапию перитонита. Два-три раза в день через трубки к месту катастрофы подводят антибиотики с 0,8%-ным раствором метилурацила. Перевязки делают 2—3 раза в сутки.
Самой большой неприятностью в лечении послеоперационных перитонитов является позднее их распознавание и нередко наблюдающаяся нерешительность хирурга, долго пытающегося очевидные признаки перитонита объяснить особенностями течения послеоперационного периода или необычной реактивностью больного. Здесь должно оставаться незыблемым правило: нарастающая клиническая картина перитонита, когда бы и при каких бы обстоятельствах она ни появилась, обязывает немедленно взять больного на операционный стол. В сомнительных случаях необходимо организовать почасовое наблюдение за больным с записью основных показателей, характеризующих его состояние и течение процесса. Такая тактика обеспечит принятие правильного решения в течение одного-двух часов.
В литературе большое внимание уделяют моторно-эваку- аторным нарушениям желудка после резекции. По данным разных авторов, эти осложнения возникают у 10% (Т. А. Зайцева, 1956) — 19,3% (В. А. Малхасян, 1959). О. С. Шкроб и В. А. Ма- риенберг (1959) делают вывод, что в первые 3-—4 дня после операции моторно-эвакуаторная деятельность желудка нарушается у всех больных.
Различают функциональные (нарушение иннервации) и органические причины (отек анастомоза, воспаление) нарушения двигательной функции желудка. В связи с этим некоторые авторы (В. Д. Стоногин, 1966, 1968) считают необходимым проводить постоянную аспирацию желудочного содержимого в первые двое суток после операции и обосновывают это тем, что через двое суток восстанавливается тонус культи, уменьшается отек анастомоза, восстанавливается внешнесекреторная функция поджелудочной железы. В клинике М. И. Кузина является правилом ежедневная аспирация желудочного содержимого через тонкий зонд. Причем от количества аспирированной жидкости зависит начало кормления больного.Больному разрешают пить только в том случае, если из желудка асгшрируют менее 50 мл содержимого.
При появлении признаков нарушения эвакуации хороший эффект дает аспирация желудочного содержимого и промывание желудка. В некоторых случаях целесообразно на 1—2 дня поставить постоянный тонкий зонд. Способствует восстановлению тонуса желудка двусторонняя новокаиновая поясничная блокада. Если возникает подозрение на наличие органических причин непроходимости анастомоза, делают рентгеноскопию желудка.
Резекция желудка осложнения .Анастомозиты .
Анастомозиты требуют интенсивной противовоспалительной терапии. Не поддающиеся консервативному лечению состояния вынуждают брать больного на операцию и устранять допущенный дефект техники: накладывать дополнительный анастомоз или удалять нефункционирующий анастомоз и создавать новый. Бывают случаи, к счастью, очень редко, чрезвычайно тяжелых анастомозитов с образованием больших инфильтратов, распространяющихся на корень брыжейки поперечной ободочной кишки и забрюшинное пространство. Спасти таких больных как правило, не удается.
В нашей клинике моторные расстройства желудка после резекции встречаются редко. На 200 последних резекций тяжелая непроходимость анастомоза развилась лишь у одной больной, которой сделали операцию Зкка—Бильрота при наличии выраженного функционального дуоденостаза и хронического панкреатита.
По данным литературы, нередко послеоперационный период осложняется панкреатитом. Возникновение панкреатита после резекции желудка связывают с травмой железы, с повышением давления в двенадцатиперстной кишке. Не имея оснований оспаривать эти мнения и в определенной степени разделяя их. считаю, что послеоперационные панкреатиты являются и результатом реакции на травму очень чувствительного органа, который ответствен за многие процессы, происходящие в организме, и реагирует на каждое повреждение аналогично надпочечникам и гипофизу.
Исследования М. И. Чудакова (1965) показали, что у 85% больных после резекции желудка регистрируются нарушения функции поджелудочной железы. Аналогичные результаты получены в нашей клинике (Л. Н. Стародубцева, X. К. Вишагуров). Поджелудочная железа может реагировать функционально-морфологическими изменениями вплоть до развития панкреонекроза не только на резекцию желудка, но и на любую другую операцию, даже не связанную с органами пищеварения. К. И. Мышкин и соавт. (1970) установили, что у 2% больных причиной смерти после резекции желудка был панкреонекроз.
В. Велчев, С. Сотиров (1972) обнаружили острый панкреатит у 4,7% больных после резекции желудка. По сведениям Sniezynski (1972), после резекции желудка острый панкреатит возникает у 0,7—21% больных язвенной болезнью. Эти обстоятельства подчеркивают смысл профилактики после-операционных панкреатитов применением метилурацила, который, как показали исследования нашей лаборатории (В. И. Русаков, 1965, 1968, 1970. Н. Стародубцева, 1968, 1970; и др.), повышает резистентность поджелудочной железы к стрессирующим воздействиям, у 20—25% животных предупреждает развитие экспериментального острого панкреатита и резко уменьшает реакцию на операционную травму у больных.
К профилактическим мероприятиям, кроме применения метилурацила, относятся инфильтрация во время операции парапанкреатических тканей 0,25%-ным раствором новокаина с ингибиторами протенназ (20—30 тысяч ЕД), внутривенное введение такой же дозы ингибиторов в течение 2—3 дней после операции, постоянный дренаж желудка, голод, назначение атропина и ингибиторов ферментов. Эти мероприятия надо считать обязательными у больных с пенетрацией язвы в поджелудочную железу, при травмах железы и признаках хронического панкреатита.
Выполнение этих советов сводит число послеоперационных панкреатитов к нулю. Контролируют состояние поджелудочной железы после операции (как и до операции) определением амилазы, липазы, трипсина и ингибитора трипсина крови и амилазы мочи. Надо учитывать и состояние ингулярного аппарата (уровень сахара крови). Casaglia и соавт. (1970) применяют ингибиторы ферментов как вспомогательное средство лечения после резекции желудка f больных с дуоденальными язвами. Авторы рекомендуют в течение 6 дней давать 900 000 ЕД тразилола. При возникновении панкреатита наряду с приведенными рекомендациями необходимо сделать двустороннюю новокаиновую блокаду, перелить кровь, вводить 5%-ный раствор глюкозы, кровезаменители, обезболивающие средства, сердечно-сосудистое средства и, при показаниях, антибиотики. Хороший эффект оказывает применение холода.
В послеоперационном периоде надо внимательно следить за функцией печени. Скомпрометированная печень (а она всегда вовлекается в процесс при гастродуоденальных язвах) может дать функциональную недостаточность, проявляющуюся желтухой. Признаки механической желтухи свидетельствуют о нарушении проходимости холедоха. Если это подтверждается, то возникает необходимость вмешательства и обеспечения сброса желчи. С операцией опешить не надо. Желтуха часто бывает обусловлена отеком тканей и через 5—6 дней исчезает.
Клиника и диагностика нагноительных осложнений понятна. О них достаточно сказано в главе, посвященной аппендициту. Тактика хирурга зависит от стадии процесса и его локализации. Основная задача: остановить развитие процесса и добиться рассасывания инфильтрата или (в стадии абсцедирования) обеспечить своевременную и наиболее рациональную эвакуацию гноя.
Вряд ли стоит останавливаться на осложнениях со стороны легких и сердечно-сосудистой системы, лучшей профилактикой тромбозов, эмболий, инфарктов и воспаления легких является активное ведение послеоперационного периода, интенсивная (с учетом состояния больного) лечебная гимнастика и контроль за свертывающей и антисвертывающей системами. Надо признать рациональным бинтование эластическими бинтами нижних конечностей всем больным в послеоперационном периоде, проводимое в клинике, руководимой профессором М. И. Кузиным.
К редким осложнениям после резекции желудка относятся кровотечения (1,5% по Л. Г. Завгороднёму и соавт., 1970), острый холецистит, острая прободная язва культи желудка и некоторые другие.
Уменьшение числа осложнений после резекции желудка у больных язвенной болезнью является большой и важной задачей—следом за тяжелыми осложнениями идет смерть. Между тем этой проблеме уделяется недостаточное внимание. Взоры хирургов в основном направлены на техническую сторону вопроса: совершенствование и совершенствование техники операций. Разве не умирают больные после тщательно выполненной операции, без всяких погрешностей?
Техника операции имеет огромное, но не абсолютное значение. В организации борьбы с осложнениями недостаточно учитывают состояние организма, его иммунобиологические реакции, его индивидуальность и не применяют меры, повышающие биологическую сопротивляемость организма. Надо не забывать, что язвенная болезнь желудка, особенно при длительном течении и при появлении осложнений, вызывает изменения, и иногда весьма выразительные, во многих других органах: в печени, в поджелудочной железе, в толстой и тонкой кишках, в эндокринных органах.
Нарушаются эвакуаторные способности двенадцатиперстной кишки и тощей кишки, что порою приводит к дуоденостазу. Функциональные и морфологические изменения в названных органах приводят к нарушению обменных процессов, к гипопротеинемии и понижению защитных реакций организма; больше всего эти нарушения выражены у больных с большой давностью заболевания и при. наличии осложнений. Осложнения и болезни оперированного желудка связаны не только с методом операции и техникой ее выполнения.
Следует учитывать и мощную афферентную импульсацию, идущую в кору головного мозга в момент операции, влияние, шовного материала на течение раневого процесса и особенность реакции брюшины и органов на операционную травму. Большинство хирургов при операциях на желудке пользуются шелком и кетгутом. Этот шовный материал вызывает гнойную воспалительную реакцию в тканях, которая держится очень долго. В эксперименте на собаках в нашей лаборатории установлено, что резекция желудка вызывает в печени и поджелудочной железе развитие дистрофических и воспалительных явлений, сохраняющихся до двух месяцев.
Независимо от техники операции в брюшной полости могут образовываться мощные спайки и сращения, деформирующие органы, нарушающие их функцию. Приведенные обстоятельства диктуют при определении показаний к операции, в период предоперационной подготовки, в момент .операции, в послеоперационном периоде необходимость активно вмешиваться в важнейшие процессы, определяющие течение болезни и выздоровление. Надо идти на помощь естественным силам организма. Строгое соблюдение всех этих положений позволит резко снизить число послеоперационных осложнений.
В нашей клинике широко применяются следующие усовершенствования хирургического лечения язвенной болезни желудка и двенадцатиперстной кишки:
- 1) строгое выполнение изложенных правил техники операции,
- 2) выключение рефлексогенных зон гемоновокаином,
- 3) применение для обработок ран и инфицированных органов 0,5%-ного раствора хлорамина,
- 4) замена шелка и частично кетгута синтетическим шовным материалом
- 5) применение метилурацила.
Заслуживает внимания снижение числа осложнений, летальности и некоторые факты, свидетельствующие о повышении защитных реакций организма. И. А. Айтов подверг анализу 302 истории болезни больных, оперированных в нашей клинике по поводу гастродуоденальных язв. У 81,3%. больных были осложненные язвы. Больных разделили на три группы: в первую группу отнесены больные (100), оперированные до 1964 года различными вариантами метода Экка — Бильрота с применением обычного шовного материала и общепринятых методов ведения послеоперационного периода (многие больные оперированы под местной анестезией). Во второй (100 больных) и третьей (102 больных) группах больные оперированы по единому принципу (описанному выше) с отклонениями, диктуемыми индивидуальными особенностями болезни, с применением гемоновокаина, синтетического шовного материала и хлорамина. Больные третьей группы в комплексе лечения получали метилурацил.
В первой группе умерло 8 больных от перитонита, обусловленного в основном несостоятельностью анастомоза и культи двенадцатиперстной кишки. В послеоперационном периоде у 19% больных развилось 41 осложнение, среди которых 9 перитонитов, 8 несостоятельностей анастомоза и культи двенадцатиперстной кишки, 2 панкреонекроза, 6 тромбозов и эмболий, 3 абсцесса брюшной полости и т. д.
Послеоперационный койко-день составил 17+1.Во второй группе умерло 3 больных (один умер от эмболии легочной артерии и поддиафрагмального абсцесса, один—от отека легких через 10 часов после операции и один—от панкреонекроза). Осложнения наступили у 17% больных (22 осложнения): перитонит—1, несостоятельность швов двенадцатиперстной кишки — 1, тромбозы и эмбрлии—3, острый панкреатит—2, пневмонии—4 и др. Послеоперационный койко-день равен 14+0,6.
В третьей группе умер один больной, оперированный по поводу прободной язвы более чем через 24 часа после прободения. Осложнения развились у 7% больных (среди них нет ни расхождения швов, ни перитонита) : «тромбозы—1, пневмония—-1, инфильтрат брюшной стенки—2 и др. Послеоперационное пребывание больных составило 12,5+0,4 дня.
Показатели лечения весьма выразительны и не требуют специального объяснения. Конечно, в улучшении результатов сыграло роль применение современных методов обезболивания, более пристальное внимание к этой группе больных и более совершенное общее обеспечение предоперационного и послеоперационного периодов. Однако большую роль в улучшении результатов лечения сыграло применение средств, предупреждающих (инертный шовный материал) и снижающих интенсивность (пиримидины) воспалениями средств, охраняющих организм от чрезмерно сильных раздражителей (длительное обезболивание) и повышающих его сопротивляемость (пирнмидииы, гемоновокани).
Стоит привести факты, свидетельствующие о достоверном повышении уровня нуклеиновых кислот в тканях у больных, леченных с применением метилурацила (таблицы 7, 8, 9, 10). Известно, что нуклеиновые кислоты играют важную роль в обеспечении реакций защиты и в процессах регенерации.
По данным терапевтических клиник (Г. Л. Левин,1970),консервативное лечение приводит к рубцеванию язвы у 75—80% больных.
Иностранные авторы успех консервативной терапии определяют в пределах 2% (Flood, Henning, 1950) — 92% (Meller и соавт., 1955). А. Н. Филатов (1960) отмечает, что стойкая ремиссия наступает лишь у 40% больных.
После резекции желудка выздоровление -.наступает у 90—98% больных (А. М. Филатов, Б. В. Петровский, А. Т. Лидский, П. Н. Напалков, Betleri, 1970, Clagett, 1971, и др.) – Весьма хорошие результаты дают и резекции на выключение. Правда, эти данные противоречивы. 3. К. Дуплик и соавт. (1970) пишут о 95,2% хороших и удовлетворительных результатов после резекций на выключение.
Летальность, по данным мировой литературы, в среднем составляет 2—4%. А. Т. Лидский и соавт. (1969) в разные периоды (с 1940 по 1965 гг.) сообщают о колебании летальности от 7,2 до 0,8%. С. Д. Резник (1966), Р. П. Аскерханов (1968), Zenker и соавт. (1968) сообщают о летальности в 2—5%. На 302 резекции желудка, сделанные в нашей клинике, умерло 10 больных, что составляет 3,3%. Если рассматривать летальность по периодам, то в первый период (до 1964 года) летальность составляла 6%, во второй— 3%, а в третий—1%. Большое влияние на исход оказывает возраст больных (состояние защитных реакций).
По данным А. Н. Шабанова и соавт. (1970), летальность у больных старше 60 лет составляет 19,9%. Результаты резекции желудка ухудшаются при осложненных формах язвенной болезни. По данным Б. С. Розанова, ранние резекции желудка, сделанные по поводу язвенных кровотечений, дают 1% летальных исходов, а поздние—30%. С. С. Курбанаева (1968) у больных с язвенным кровотечением, леченных консервативно, получила летальность 2,9%, а после резекции—16,6%.
А.А. Курыгин (1973) сообщает, что летальность после резекции при кровотечении составляет от 10 до 26%. Jensen, Anidrup(1969) связывают снижение летальности при кровоточащих язвах до 2,5% с применением ваготомии и органосохраняющих операций.
Ушивание прободной язвы дает летальность 9,1% (С. С. Ива- нов, 1968) —15,4% (Д. П. Чухриенко и соавт., 1973), а после резекции желудка—0,9% (С. С. Иванов, 1968)—0,7% (В. Н. Кац,1971). П. В. Заболотников (1968) на основе анализа 6177 больных с прободными язвами нашел, что после резекции желудка летальность составляет менее 1%, а после ушивания и пластики сальником—9%. В среднем летальность при прободной язве составляет 2—10% (П. Н. Напалков, 1968; Б. И. Новиков, 1968; Д. П. Чухриенко и соавт., 1968, И. И. Неймарк, 1972).
Результаты лечения прободной язвы желудка и двенадцатиперстной кишки не нашли в литературе единой оценки. Я. С. Валигура, А. Н. Ретвинский (1968), В. Н. Кац (1971) пишут, что у 83—84% больных ушивание язвы дает хорошие результаты. П. Д. Рогаль (1968) нашел хорошие результаты после ушивания язвы у 71,3%, а И. И. Неймарк (1972), И. Я. Савицкий(1971) и А. Е. Аталиев (1972)—у 30% больных. Лучшие результаты дает резекция желудка (до 72,9% хороших результатов — по сводным данным И. И. Неймарка).
По данным нашей клиники, летальность у больных с прободными гастродуоденальными язвами составляет в среднем около 1%. Противоречивая оценка методов лечения прободных язв желудка объясняется особенностью изучаемого материала, определением показаний к операции, временем выполненной операции и другими факторами, которые не всегда одинаково трактуются разными авторами.
Говоря о выздоровлении, имеют в виду полное избавление от болезни с сохранением работоспособности. Н. Н. Кузнецов, К. М. Авоян (1973) установили, что после резекции желудка при сроке наблюдения от 3 до 10 лет трудоспособность восстанавливается у 82,2—93,9% больных. Pusztai (1965) изучил годность к военной службе офицеров после резекции желудка и установил, что у 72,2% полностью исчезли жалобы, а 54,7% вернулись к прежней службе. Мне пришлось наблюдать больного в течение 26 лет после резекции желудка по поводу большой каллезной язвы малой кривизны.
До операции больной страдал около 17 лет и давал ежегодно 2—3 тяжелых обострения. Оперирован он был на фоне резкого истощения и повторяющихся кровотечений из каллезной язвы. После операции быстро поправился и, несмотря на напряженную работу, сохранил отличное здоровье и ни разу не обращался к врачу. Этот пример подтверждает выводы хирургов о возможности отличных результатов после оперативного лечения больных, страдающих гастродуоденальными язвами.
Получаемые результаты вполне оправдывают широкое внедрение хирургов в лечение язвенной болезни. Осложнения, летальные исходы и болезни оперированного желудка объясняются недостаточно обоснованными показаниями к операции, неверным выбором метода и ошибками при выполнении операции, недоучетом состояния защитных сил организма и запущенностью заболевания (позднее обращение к врачу, запоздалые операции).
Рецидивы болезни возникают в среднем у 3—5% (А. Н. Филатов). Mathieson (1962) сообщает, что после резекции по Бильрот! рецидивы появились у 10,1% больных, а после резекции по Бильрот II — у 1,1%. По данным Aranyi, Fontanyi (1966), после резекции по Бильрот I рецидивы появляются у 5% больных. Большой раздел в желудочной хирургии составляют болезни оперированного желудка.
По классификации Б. В. Петровского, Э. Н. Ванцяяа, В. Н. Пономаренко (1967) различают следующие постгастрезекционные синдромы:
- 1) физиологические расстройства — демпинг-синдром, гипогликемический синдром, функциональный синдром приводящей петли, пострезекционная астения;
- 2) механические расстройства — механический синдром приводящей петли, нарушение функции межкишечного анастомоза, анастомозиты, пролабирование слизистой в анастомоз;
- 3)органические поражения — пептическая язва анастомоза или культи желудка, синдром Золлингера—Эллисона, рубцовые де-формации и сужения анастомоза, рефлюкс-эзофагит, рак культи желудка.
Болезни оперированного желудка—это издержки, недостатки, слабое место хирургических методов лечения язвенной болезни желудка и двенадцатиперстной кишки. В происхождении этих болезней имеют значение многие факторы, о которых было сказано выше. Клиническая картина разнообразна, как и название их. Распознавание характера синдрома, как правило, не представляет труда.
Основная задача заключается в том, чтобы распознать причины его возникновения, изучить индивидуальные особенности больного и его болезни, выбрать наиболее верный метод лечения. Многие болезни оперированного желудка требуют операции. Способов операций, предложенных для коррекции функции желудка и двенадцатиперстной кишки, множество.
Одним больным после резекции желудка по Экку—Бильроту достаточно подшить приводящий конец кишечной петли к малой кривизне, другим произвести удаление анастомоза с формированием анастомоза по Ру, третьим — удаление анастомоза и сшивание культи желудка с двенадцатиперстной кишкой, четвертым—гастроеюногастропластику, пятым—наложение дополнительного анастомоза по Брауну, шестым—дренирующие операции, седьмым—выключение двенадцатиперстной кишки путем выполнения операции по типу Экка—Бильрота или наложения гастроэнтероанастомоза и т. д.
Тактику определяют характер болезни и причины, обусловившие ее возникновение. Хорошие результаты эти операции дают в том случае, когда верно расшифрован патогенез заболевания и выполнено показанное данному больному вмешательство.
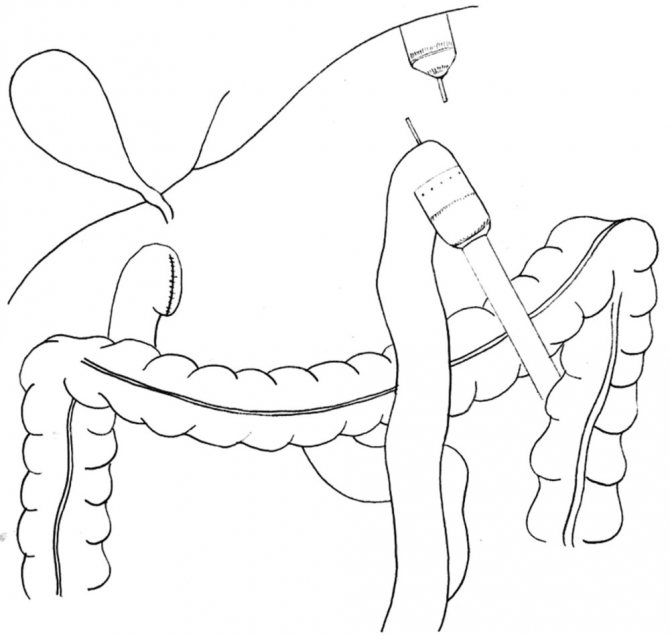
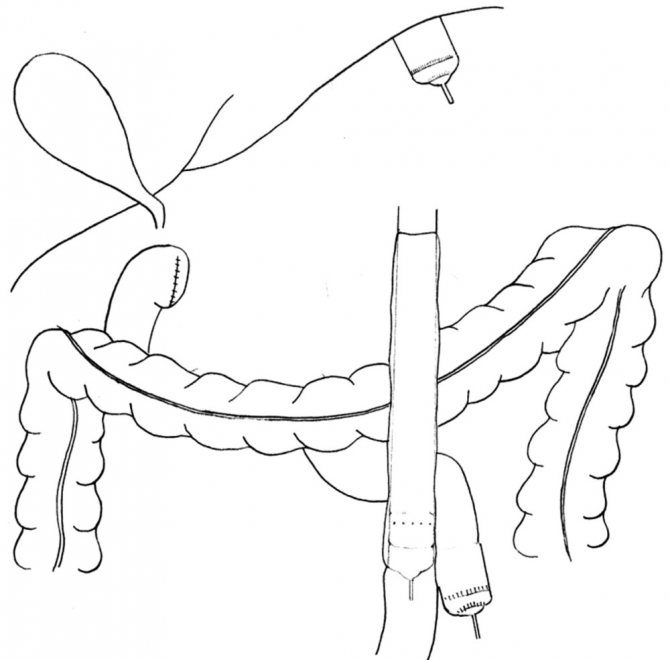
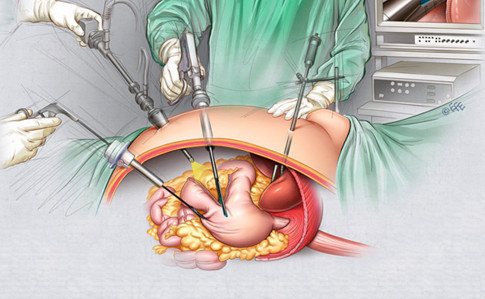
Как проводят гастрэктомию?
Операция продолжается 4–5 часов. Ее проводят под общим наркозом. Желудок может быть удален двумя разными способами:
- Через разрез. К этому подходу прибегают в большинстве случаев.
- Лапароскопически — через проколы в брюшной стенке. Такие операции считаются очень перспективными, они лучше переносятся и позволяют сократить период восстановления. Но ряд врачей и исследователей считает, что нужно провести дополнительные исследования, прежде чем лапароскопическую хирургию можно было бы считать стандартным подходом к гастрэктомии при злокачественных опухолях желудка.
Во время операции врач удаляет желудок и другие пораженные органы. Затем пищевод соединяют с тонкой кишкой.
Послеоперационный период
В послеоперационный период пациент начинает понимать, как непросто жить после резекции желудка. Тяготит рана на брюшной стенке, но с каждым днём всё меньше, большее беспокойство доставляет оставленный в ране дренаж и кишечный зонд, установленный через нос пациента.
Дренаж в ране требуется для контроля состояния брюшной полости, где может скапливаться жидкость и при кровотечении появится кровь. Посредством дренажа определяется и состоятельность желудочно-кишечного соединения -анастомоза. Дренаж снимают, когда внутри брюшной полости поврежденные ткани благополучно зажили.
При существенном снижении сократительной активности кишечника зондирование помогает освобождать кишечную трубку от газов и при необходимости от образующейся жидкости, зонд удаляют к концу недели, когда наладится функция желудочно-кишечного соустья и восстановится перистальтика кишечника.
Реабилитация после операции
Пациента, перенесшего гастрэктомию, обычно выписывают из стационара через 7–14 дней. Питание через рот запрещено в течение 3–5 первых дней. Можно лишь смачивать водой губы, чтобы не допустить их сухости. Все это время человек получает растворы питательных веществ внутривенно.
Назначают обезболивающие препараты, лекарства для коррекции нарушений в организме и улучшения работы внутренних органов. Швы ежедневно перевязывают, периодически проводят рентгенографию, чтобы проверить состоятельность швов на пищеводе и кишке.
Возможные осложнения
Риск осложнений после гастрэктомии довольно высок, потому что больные раком желудка — это чаще всего пожилые люди, у которых есть сопутствующие заболевания. Возможные осложнения:
- Инфицирование послеоперационной раны. Для профилактики и лечения этого состояния применяют антибиотики.
- Несостоятельность швов на пищеводе и кишке. Из-за этого содержимое кишечника поступает в брюшную полость, что может стать причиной гибели больного. Для того чтобы устранить это осложнение, приходится прибегать к повторной операции.
- Внутреннее кровотечение — также опасное осложнение, которое должно быть устранено хирургически.
- Непроходимость тонкой кишки.
После гастрэктомии нарушается пищеварение, организму нужно некоторое время, чтобы приспособиться к отсутствию желудка и изменению режима питания. Из-за этого некоторые пациенты сильно теряют вес. Для онкологических больных это особенно опасно.
Распространенное осложнение гастрэктомии — демпинг-синдром. Для нормального пищеварения в тонкой кишке важно, чтобы пища, которая в нее поступает, была хорошо обработана в желудке. Если этого не происходит, раздражение слизистой оболочки пищевым комком провоцирует сильный приток крови к кишке, при этом головной мозг недополучает кровь. Из-за этого после приема пищи человек становится бледным, его кожа покрывается потом, учащается сердцебиение, хочется побыстрее прилечь. После приступа нередко возникает урчание в животе, диарея.
Некоторые советы помогут справиться с неприятными проявлениями демпинг-синдрома:
- Избегайте сладостей. Демпинг-синдром вызывает пища, в которой содержится много сахара и крахмала.
- Ешьте медленно.
- Прилягте и отдохните в течение 25 минут после приема пищи.
- Увеличивайте количество клетчатки в рационе медленно.
- Избегайте супов и других жидких блюд.
- Ешьте чаще и небольшими порциями.
В большинстве случаев симптомы со временем уменьшаются. Если они сохраняются и причиняют сильные неудобства, нужно обратиться к врачу. Выделяют три степени тяжести демпинг-синдрома:
- Легкая. Симптомы возникают 1–2 раза в месяц и проходят самостоятельно в течение 20–30 минут.
- Среднетяжелая. Симптомы возникают 3–4 раза в неделю и сохраняются 1–1,5 часа.
- Тяжелая. Приступы возникают всякий раз во время еды, симптомы сохраняются 2,5–3 часа, человек не может нормально есть.
Желудок необходим для усвоения витаминов B12, D, С. После гастрэктомии в организме может возникать дефицит этих веществ, что чревато анемией (признаки: бледность кожи, слабость, головокружение, головные боли), снижением сопротивляемости организма к инфекциям, ослаблением костей и мышц.
Получить заочную консультацию врача
Классификация методов проведения вмешательства
В зависимости от локализации оперируемой части желудка можно выделить проксимальную (кардиальный или субкардиальный отдел) и дистальную (антрум) резекции. С развитием эндоскопии все чаще стараются прибегать именно к лапароскопической операции, обходя стороной широкие разрезы.
Имеет значение и объем выполняемого вмешательства, существует:
- экономная резекция трети или половины желудка;
- обширная резекция 2/3 желудка;
- субтотальная резекция желудка с сохранением 1/5 части органа.
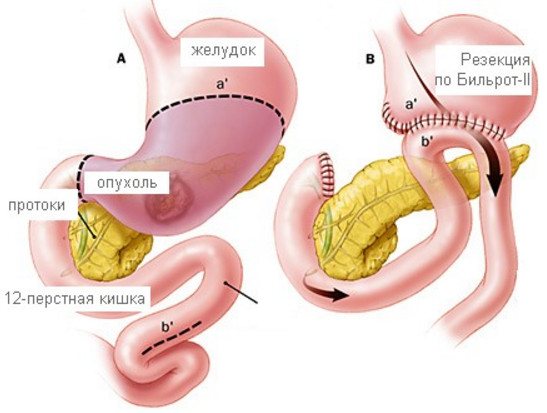
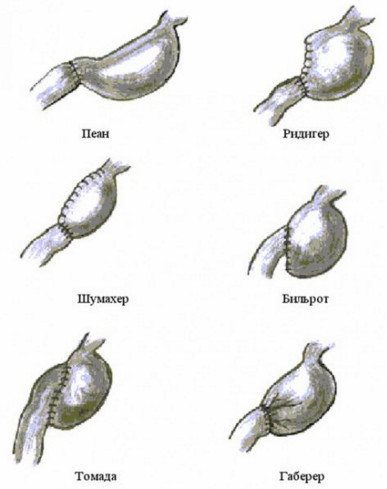
Теодор Бильрот – основоположник операций на желудке, изобретенный способ резекции известен и используется до сих пор в двух его вариантах. Бильрот-1 менее радикальная операция, при которой анастомоз формируется «конец в конец». Бильрот-2 обеспечивает удобное сшивание культи желудка без натяжения швов и сужения отверстия при больших возможностях для удаления. Статистика подтверждает тот факт, что Бильрот-1 опаснее, чем Бильрот-2. Так как разницы в послеоперационном периоде нет, и при раке нужно учитывать раннее метастазирование, предпочтение отдают именно Бильрот-2.
Бильрот-2 подвергался многочисленным модификациям. Например, при модификации по Бальфуру накладывают анастомоз между желудком и кишечником на тощей кишке, дополнительно образуя межкишечное соустье (способом по Брауну). Способ Гофмейстер-Финстерера применяется чаще, так как формируется своего рода искусственный клапан, заменяющий удаленный ранее антральный клапан. Пища при этом не забрасывается в кишечник слишком быстро, и не возникает демпинг-синдрома.
Продольная резекция желудка насчитывает не длинную историю, первая такая операция была проведена в 2000 году. Целью резекции в отличие от прочих видов является не органическое поражение желудка, а улучшение качества жизни. Как часть бариатрической медицины, продольная резекция желудка эффективно помогает снижать вес.
Операция проводится под общим наркозом и длится несколько часов (обычно 2-3 часа). Хирург удаляет большую часть желудка по боковой его стороне, обеспечивая сохранность клапанов и зон продукции соляной кислоты, пепсина, и зоны всасывания витамина В12. Удаляя боковую стенку желудка, хирург также воздействует на чувство голода и насыщения, так как в боковой стенке расположена зона продукции гормона грелина, отвечающего за чувство голода.
Жизнь после гастрэктомии
Для того чтобы организм полностью «привык» к отсутствию желудка, может потребоваться от нескольких месяцев до двух лет. После операции придется внести некоторые изменения в рацион:
- О трехразовом питании отныне стоит позабыть. Есть нужно 6 раз в течение дня небольшими порциями.
- Во время еды нельзя пить. Между приемами жидкости и пищи должно проходить не менее часа.
- Сразу после гастрэктомии нельзя есть продукты с высоким содержанием клетчатки: хлеб из цельного зерна, макароны, рис, горох, фасоль, чечевицу, овес. Их присутствие в рационе нужно наращивать постепенно.
- Некоторые люди после операции перестают усваивать молочный сахар — лактозу. После употребления молока у них возникает вздутие живота, диарея.
- Из-за демпинг-синдрома придется отказаться от сладкого.
- Возможно, врач порекомендует принимать витамины D, C, B12.
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.