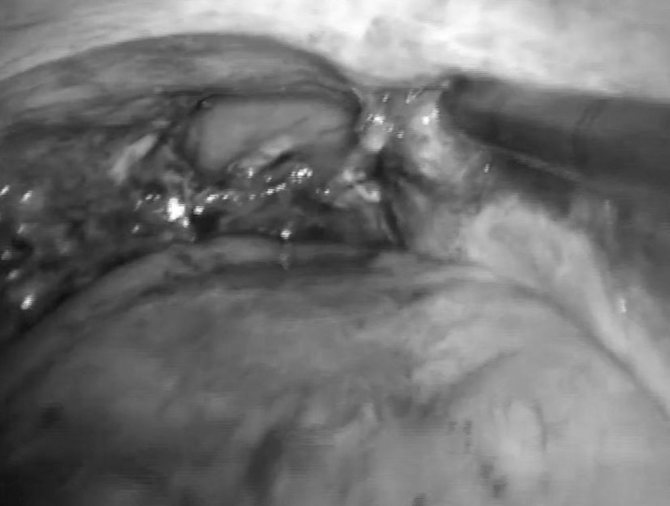
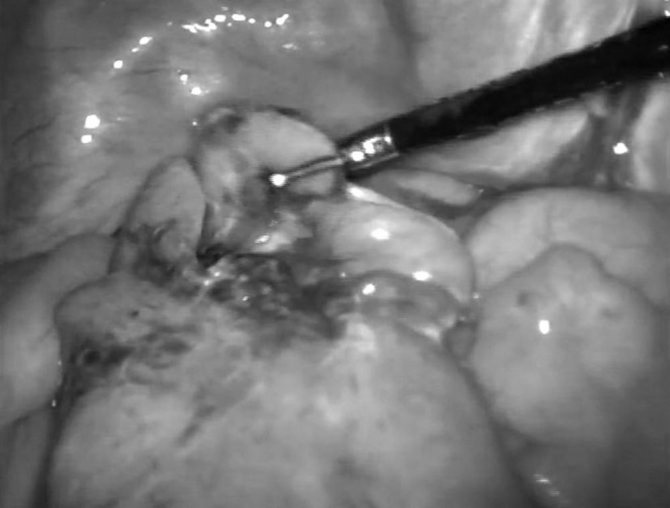
Этиология и патогенез эвентрации

Основные причины возникновения эвентрации:
- нагноение шва;
- сахарный диабет;
- несоблюдение диеты;
- воспалительные процессы в ране;
- увеличение физической нагрузки после операции;
- неправильно зашитая рана;
- тампонирование раны через брюшную полость;
- атрофические процессы в брюшной стенке – возникают у истощенных больных.
При воздействии нескольких причин оперированный участок ослабляется, что приводит к неправильному восстановлению соединительных тканей. Давление на пораженную область изнутри представляет собой наибольшую опасность для здоровья пациента.
Расхождению краев раны способствуют такие обстоятельства, как кашель, вздутие живота, рвота, парез кишечника – нарушение моторной функции (ослабление движений или их полное прекращение).
В некоторых случаях эвентрация тонкой кишки возникает в результате слишком широкого разреза при формировании стомы — искусственного выхода петли наружу для отвода каловых масс. Такая необходимость возникает при непроходимости, онкологии, тяжелых формах язвенного колита. У взрослых пациентов к эвентрации при стоме тонкой кишки приводит нарушение лечебно-охранительного режима (поднятие тяжестей). В этом случае требуется экстренная операция.
Общие сведения
Роль кишечника в процессе пищеварения огромная!
Желудочно-кишечный тракт является структурно-функциональной основой пищеварительной системы. Продукты через ротовую полость попадают в желудок и затем в виде химуса транспортируются в отделы кишечника, где происходят окончательные процессы усвоения.
Именно в желудочно-кишечном тракте осуществляются главные функции пищеварения, включая разложение на простые компоненты и всасывание в кровь.
Кишечник человека устроен таким образом, чтобы пищевые субстраты подвергались последовательной обработке. Общая длина кишечника составляет 4 метра при тоническом напряжении и 12 метров в расслабленном виде, благодаря чему ряд функций осуществляется в разных участках органа, изолированных друг от друга.
Полезная статья? Поделись ссылкой Вконтакте
Таким образом, в одном отделе происходит окончательное химическое расщепление субстратов и всасывание в кровь и лимфу, а в другом всасывается вода, и формируются каловые массы. Эти процессы могут занимать от нескольких часов до суток.
Кишечник отделен специальным клапаном от желудка. Структурная изоляция делает процесс пищеварения последовательным и безопасным для организма. Кроме того, кишечник разделен клапаном на две основные части: толстую и тонкую кишку.
Внутреннее разделение кишечника связано с функциональными и микробиологическими особенностями. Так, например, бактерии, содержащиеся в толстой кишке, не должны попадать в тонкий кишечник, поскольку это может стать причиной развития синдрома избыточного бактериального роста.
Классификация патологии
Классификация выпадения внутренностей особенно важна, поскольку четкое разделение форм послеоперационных состояний позволяет уточнить показания к повторным хирургическим вмешательствам. Наибольшей популярностью пользуется классификация Е.С. Баймышева 1989 года.
По степени выпадения органов эвентрация бывает:
- Открытая (наружная). Органы выпадают через раневое отверстие на поверхность тела.
- Внутренняя (интерплевральная). Внутренности проникают в плевральную полость через диафрагму.
- Подкожная. Чаще возникает после лапаротомии (разреза брюшной стенки) в результате расхождения швов. Расходятся все слои брюшной стенки, кроме кожи.
Расхождение краев раны может быть полным или частичным. По характеру инфицированности различают послеоперационное выпадение органов в чистую или гнойную рану, а также перитонит вне пораженной области.
Отличие грыжи от эвентрации заключается в наличии грыжевого мешка, выстланного брюшиной. При выпадении органов внутренние органы выходят наружу или под кожу.
Регуляция функций кишечника
У каждого человека длина кишечника «своя»
Стенки кишечника образованы слизистыми, мышечными и соединительнотканными слоями. Мышечный слой обеспечивает постоянную моторику кишечника, то есть подвижность стенок органа, за счет которой происходит продвижение пищи.
Моторика кишечника регулируются тремя основными компонентами:
- Внутренние нервные структуры кишечника. Орган способен обеспечивать моторику без внешних влияний, но только в постоянном ритме.
- Внешние нервные структуры кишечника. Симпатическая и парасимпатическая нервные структуры ускоряют или замедляют моторику кишечника в зависимости от функциональных потребностей организма в конкретный момент.
- Гуморальные факторы. Клетки стенок кишечника постоянно выделяют регуляторные вещества, влияющие на моторику и другие функции органа.
Взаимоотношение трех компонентов регуляции позволяет корректировать скорость и последовательность пищеварительных процессов. Тем не менее в ряде случаев у людей возникают патологические состояния, характеризующиеся слишком ускоренной или замедленной моторикой кишечника.
С анатомией тонкого кишечника ознакомит познавательное видео:
Колостомой принято называть искусственное анальное отверстие, создают его через оперативное вмешательство, носящее название колостомии. Стандартное расположение колостомы – толстый кишечник.
Основное показание к подобной операции – отсутствие возможности осуществлять естественный ход каловых масс по кишечнику. Такое искусственное отверстие должно находиться выше того места, где есть патология, препятствующая продвижению каловых масс.
Клиническая картина

- боли в области раны;
- повышение температуры;
- ухудшение общего состояния;
- промокание повязки – возникает в результате выхода гноя или жидкости, скапливающейся в брюшной полости.
Спастическая непроходимость кишечника
В клинической практике встречается нечасто, обычно ее встречают в паре с другим заболеванием. Часто причиной болезни является инфицирование организма глистами или пилороспазм, как последствие родовой травмы. Также среди остальных причин возникновения этого вида заболевания можно отметить: болезни нервной системы, неврозы, дискинезию.
Избавиться от данной проблемы можно исключительно с помощью консервативных методов, поскольку прибегать к хирургическому вмешательству в данном случае не имеет смысла.
Диагностика
При полном расхождении раны диагноз ставится быстро и точно. Подкожная эвентрация определяется сложнее. Часто такой вид болезни выявляют несвоевременно. Зондирование раны «вслепую» в этом случае недопустимо, поскольку высока вероятность повредить подлежащую кишку.
Выявить осложнение на ранней стадии позволяет снятие нескольких швов и осмотр раны. Также определить осложнение помогает боковая рентгенография в положении пациента на спине. На фоне отчетливо прослеживаемой линии апоневроза (широкой сухожильной пластинки) при наличии патологии видно светлое пятно.
При подкожной эвентрации рекомендуется проводить УЗИ передней брюшной стенки, позволяющее определять ее истончение в зоне рубца. При проведении этого исследования становится очевидной разница между эвентрацией и грыжей.
Характеристика структуры кишечного отдела
Кишечный отдел отвечает за переваривание пищи.
В кишечном отделе ЖКТ идет один из важнейших этапов переваривания пищи, здесь вырабатываются интерстициальные гормоны.
Помимо этого кишечник вносит свой вклад в формирование иммунитета человека. Располагается кишечник в брюшине между желудком и анальным отверстием, обеспечивающим вывод каловых масс из организма человека.
Кишечник пребывает в постоянном подвешенном состоянии, которое обеспечивается брыжейкой. Кишки имеют трубчатую форму, их стенки сформированы из мышечных волокон, которые незаменимы для нормальной перистальтики.
В итоге попавший в кишечник пищевой комок перемешивается и понемногу движется по лабиринтам кишечных петель. Без мышечной ткани это было бы невозможно. Только непрерывный тонус данного органа пищеварения позволяет протекать всем этапам переваривания пищи без осложнений.
Тоническое напряжение сокращает длину кишечника. У взрослого человека он в норме имеет длину около 4 м, после смерти орган расслабляется и становится намного длиннее – до 8 м. Разные отдела кишечника имеют свои особенности. В соответствии с этим кишки, входящие в состав толстого или тонкого кишечника, имеют свое наименование.
После желудка сначала идет тонкий кишечник. Его стенки довольно тонкие, просвет между ними узкий, мышечные ткани довольно слабые. Здесь пища переваривается, первые питательные вещества поступают в кровь. Тонкий кишечник имеет несколько отделов:
- Двенадцатиперстная кишка.
- Тощая кишка.
- Подвздошная.
Крепятся все эти части с помощью брыжейки. Это пленочная система тонкая, но прочная. Она вся пронизана кровеносными сосудами, которые участвуют в кровоснабжении кишечника. Брыжейка отличается эластичностью, обилием нервных волокон.
Все отделы тонкого кишечника имеют изнутри ворсинчатое складчатое покрытие. В этом покрытии есть крипты. Это углубления в форме трубочек разной структуры, через которые в кишечник попадают важные компоненты:
- пищеварительные соки;
- слизь;
- гормоны;
- важные биологически активные вещества.
Когда пищевой комок попадает в тонкий кишечник, его называют химусом. Из химуса в тонком кишечнике организм берет воду, соли.
В конечном отделе тонкого кишечника формируется копрос, который становится содержимым толстого кишечника, а впоследствии удаляется из организма наружу. Когда происходит дефекация, то содержимое, ранее находившееся в кишечнике, называют фекалиями либо калом. У толстого отдела кишечника есть свои особенности:
- более широкий просвет в кишках;
- достаточно толстые упругие стенки;
- высокий тонус.
У толстого кишечника есть свои отделы:
- Слепая кишка, имеющая отросток червеобразной формы, который именуют аппендиксом.
- Ободочная кишка, состоящая из восходящего, поперечноободочного, нисходящего, сигмовидного отделов.
- Прямая кишка, оканчивающаяся анальным отверстием.
Крепление и подпитка толстого кишечника идет также с помощью брыжейки, в которой проходят 2 артерии. Принципиальное отличие толстого отдела – в отсутствии ворсинчатого слоя. А вот крипт здесь даже больше, чем в тонком.
Методы терапии
Эвентрация является показанием к экстренному хирургическому вмешательству. Если рана не нагноилась, воспаления тканей не произошло, выпавшие внутренности обрабатывают раствором антибиотиков, вправляют в брюшную полость и проводят ушивание раны матрацными швами. В качестве шовного материала используют лавсан, капроновую нить или толстый шелк. Снимать швы разрешается не ранее чем на 12-14 сутки.
Если рана нагноилась или воспалилась, после аккуратного вправления выпавших органов в рану помещают тампоны с рыбьим жиром или вазелиновым маслом, а затем накладывают асептическую повязку. В некоторых случаях на переднюю брюшную стенку помещают гипсовую лонгету.
Если эвентрация возникла после проникающего ранения в живот, обязательно предполагается повреждение внутренних органов и проводится ревизия брюшной полости. Проверяется герметичность стенки кишечной петли и ее кровоснабжение. Если они не нарушены и не покрыты наложениями фибрина (белка, образуемого в печени), кишечную петлю обмывают антисептическим раствором и помещают обратно в брюшную полость. При лечении эвентрации сальника проводят его резекцию (вырезание).
Внутренняя эвентрация является показанием к неотложному вырезанию или вправлению органов и ушиванию диафрагмы.
Особенности повязки при эвентрации:
- если из раны выпали органы, при оказании первой помощи нельзя вправлять их обратно, необходимо наложить антисептическую ткань и регулярно ее смачивать;
- при выпадении кишечника наиболее эффективной оказывается повязка-бублик;
- основная задача при ранении – остановить кровотечение, для чего понадобится создать давление на пораженный участок;
- кожу вокруг места выпадения органов обрабатывают зеленкой или йодом.
Большое значение имеет скорость принятых мер и квалификация врачей. После операции пациент должен строго соблюдать все предписания.
Характеристика особенностей пищеварения в кишечном отделе ЖКТ
В тонком кишечники происходят сложные процессы пищеварения.
Основной этап пищеварения приходится на тонкий кишечник. Сначала в двенадцатиперстную кишку приходит пищевой комок.
Он уже подготовлен к благоприятному перевариванию: в него добавлен желудочный сок, содержащий соляную кислоту, фермент пепсин.
В этом отделе идет расщепление пищи до простых соединений из жиров, сложных беков, углеводов. Поджелудочная железа участвует в этом процессе, подавая в тонкий кишечник важные ферменты.
Процесс пищеварения в тонком кишечнике называется мембранным. Он основан на гидролизе, всасывании, идущих на верхней поверхности складчатой внутренней поверхности. Это возможно, благодаря криптам, которые подают специальные ферменты.
Химус подвергается соответствующей обработке, из него всасываются соли, вода, по мере переваривания химус движется все дальше по кишечнику. В итоге он попадает в толстый кишечник. Здесь оканчивается процесс переваривания поступившей пищи, из копроса извлекаются последние соли, вода. Впоследствии содержимое выходит наружу.
На этом этапе копрос содержит минимальное количество воды, солей, ферментов. Важную роль играет ободочная кишка. Ее нередко называют толстой. Особенность данного отдела заключается в имеющихся дивертикулах. Это расширения, имеющие форму мешочков. Там копрос задерживается на некоторое время.
Когда выводится колостома при операциях на толстой кишке — расскажет тематическое видео:
Профилактические меры
Среди направлений профилактической работы при эвентрации выделяют воздействие на местные и общие факторы, а также борьбу с повышенным внутрибрюшным давлением. При устранении местных факторов профилактика направлена на предотвращение нагноения ран, лечение перитонита и аккуратное ушивание поврежденной зоны.
Чтобы снизить число инфекционных осложнений, прибегают к антибиотикотерапии. Препарат должен находиться в крови до момента начала операции. Для снижения риска нагноения раны проводится дополнительная обработка операционного поля антисептическими растворами и применяются различные защитные пленки. Также используется антистафилококковая плазма, гамма-глобулин и анатоксин в сочетании с антифагином.
Профилактика эвентрации, заключающаяся в воздействии на общие факторы, предполагает лечение основной болезни и устранение нарушений гомеостаза (анемии, гиповитаминоза). Особое внимание уделяется дезинтоксикационной терапии. Поскольку выпадение органов может возникать в результате замедленного заживления раны, рекомендуется использовать вещества, регулирующие процессы регенерации и устраняющие воспаление.
Трансверзостома. Поперечная разновидность
При злокачественных новообразованиях выполняют поперечную колостомию.
Основное место локализации – верхняя часть живота, там, где находится поперечный отдел ободочной кишки.
В зависимости от обстоятельств его делают в разных частях ободочной кишки.
Но оптимальным вариантом считается непосредственная близость в селезеночному изгибу, проходящему слева.
Здесь наименьшие шансы нанести вред нервным стволам, так как в этой зоне их не так много. Выполнение поперечной колостомии идет в следующих случаях:
- злокачественные новообразования;
- воспаления дивертикулов – дивертикулиты, влекущие образование рубцов, абсцессов, сужающих проходы кишок, а также способных провоцировать разрывы кишки;
- закупорка кишечника;
- травмы;
- физиологические аномалии.
В большинстве случаев поперечные колостомы делают временно, на период лечения имеющейся патологии. Это необходимо, чтобы уберечь место, подвергающееся терапии, от осложнений, которые могут возникнуть, если каловые массы пойдут по данной области. А вот если удаляется часть ободочной кишки, то выше места удаления делают колостому постоянную.
Как можно помочь больному
При перитоните больному назначается операция. Она предполагает решение таких задач:
- устранить первичный очаг;
- очистить полость живота;
- декомпрессировать кишечник;
- дренировать полость живота.
Сперва врач прибегает к обезболиванию, которое осуществляется поэтапно. Следующим шагом является проведение срединной лапаротомии. При этом хирург делает большой разрез от пупка до грудины. Затем осуществляется устранение источника осложнения. Далее, хирург удаляет выпот из брюшной полости, осуществляет промывание антисептиками и тщательно сушит ткани.
Для выведения газов, скопившихся в полости кишечника у больного, в тонкую кишку вводится специальная трубка. Дренаж предполагает удаление выпота при помощи резиновых или силиконовых трубок. Заключительным этапом хирургического вмешательства является ушивание раны.
Особенности послеоперационного лечения
После операции больной еще какое-то время находится в стационаре. Послеоперационная терапия предполагает следующие способы лечения:
- введение болеутоляющих лекарственных средств;
- инфузионную терапию;
- дезинтоксикационную терапию;
- прием антибиотических препаратов;
- иммунокоррекцию;
- нормализацию работы организма;
- профилактику рецидивов.
Инфузионная терапия предполагает вливание больному изотонического раствора хлорида натрия, растворов глюкозы, плазмы и кровезаменителей. Внутривенно вводятся комбинации метронидазола с цефалоспоринами и аминогликозидами. Для профилактики пареза кишечника больному вводится прозерин. Для купирования кишечной недостаточности показаны препараты калия, а также атропин.
Диетические рекомендации
В раннем послеоперационном периоде больному показано употребление жидкой пищи. Очень полезны бульоны и жидкие супы. Кроме того, разрешается есть яйца всмятку, овощное и фруктовое пюре. Количество сливочного масла при этом следует ограничить.
На 4-й день рацион больного разрешается разнообразить хорошо протертым творогом. Можно есть измельченную отварную говядину или баранину. Разрешена отварная протертая рыба. Полезно включить в меню больного мясо курицы или индейки. Акцент следует сделать на курином филе.
Можно давать человеку, перенесшему перитонит, каши на воде: лучше всего овсянку и пшенку. Временно исключить следует грубую клетчатку, кроме того, больному нужно отказаться от продуктов, употребление которых раздражает пищеварительный тракт. Нельзя пить холодную жидкость. Как и пища, она должна быть комнатной температуры.
Динамическая кишечная непроходимость у детей
У детей в большей степени встречается острая динамическая кишечная непроходимость, которая чаще всего проявляется в паралитической форме. Можно выделить следующие причины, провоцирующие развитие болезни в детском возрасте:
- обтурационная или странгуляционная непроходимость;
- ограниченный или разлитый перитонит;
- травмы живота;
- пневмония;
- эмпиема плевры;
- нарушения кишечных функций.
Довольно часто динамическая кишечная непроходимость задевает детей в послеоперационном периоде. Также причиной созревания паралитической формы данного заболевания может быть гипокалиемия.
Опасность болезни в детском возрасте состоит в возможной потере большого количества жидкости и соли вследствие постоянной рвоты, потери аппетита, выделения калия почками, гипопротеинемией. Тяжесть состояния может усугубляться под влиянием негативных токсических и бактериальных условий.
Динамическая кишечная непроходимость у новорожденных может быть спровоцирована рядом следующих причин:
- недоношенностью;
- нарушением интервенции;
- применением медикаментозных средств (в том числе роженицей во время беременности);
- гипермагниемией;
- употреблением роженицей героина;
- применением гексаметония;
- сепсисом;
- энтеритом;
- заболеванием ЦНС;
- некротическим энтероколитом;
- эндокринными нарушениями.
Динамическая кишечная непроходимость у детей встречается нередко, однако она легко диагностируется и делает возможным своевременное лечение. В случае подозрение наличия такой непроходимости главное – не подаваться соблазну самолечения, а строго придерживаться инструкций, предоставленных соответствующим специалистом. Летальный исход — вполне возможное развитие событий при такой проблеме, как динамическая кишечная непроходимость.
Уточнение диагноза
Воспалительное поражение брюшной полости предполагает выслушивание жалоб больного и сбор анамнеза. Уточняется характер болезненных ощущений, определяется степень интоксикации. Во время клинического осмотра больного проводится пальпация брюшной стенки и полости живота.
К инструментальным диагностическим процедурам относят такие:
- ультразвуковое исследование;
- рентгенографию;
- пунктирование;
- пункцию через задний свод влагалища;
- диагностическую лапароскопию;
- компьютерную томографию.