Общие сведения
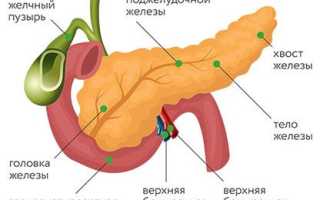
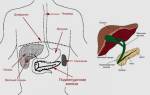
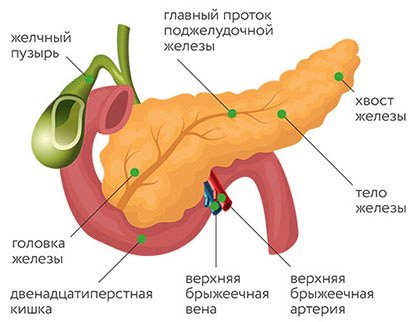
Поджелудочная железа — это орган пищеварительной системы человека, который одновременно выполняет внешнесекреторную функцию (выделяет пищеварительные ферменты) и внутрисекреторную (синтез гормонов — инсулин, глюкагон, соматостатин, панкреатический пептид). Злокачественные опухоли этого органа могут локализоваться в эндокринном и в экзокринном отделах, а также в эпителии протоков, лимфатической и соединительной ткани. Код рака поджелудочной железы по МКБ-10 — C25. Анатомически железа состоит из частей — головка, тело, хвост. В подрубрики по МКБ-10 включены процессы, локализующиеся в различных отделах, и имеют коды от C25.0 до C25.8. Если рассматривать анатомическую локализацию опухолевого процесса, то более 70% всех злокачественных опухолей железы приходится на головку. Это болезнь пожилых — наибольшая встречаемость ее в возрасте 60-80 лет и очень редко в возрасте 40 лет. Мужчины болеют в 1,5 раза чаще. Заболевание чаще встречается у лиц, употребляющих высоко углеводистую и жирную пищу. У больных с сахарным диабетом риск возникновения этого заболевания повышается вдвое. Рак поджелудочной железы остается самым агрессивным и характеризуется крайне низкой выживаемостью больных. Это связано с тем, что злокачественная опухоль протекает бессимптомно, трудно диагностируется и рано метастазирует в лимфоузлы, легкие и печень, а также быстро распространяется по периневральным пространствам и прорастает в двенадцатиперстную и толстую кишку, желудок и крупные сосуды. У 52% больных выявляется на поздних стадиях — на момент диагностики уже есть метастазы в печень. Ранняя диагностика зачастую является невыполнимой задачей. Даже при регулярном УЗИ не всегда удается обнаружить рак на ранней стадии.
За последние 40 лет в диагностике и лечении почти не произошло сдвигов, которые бы улучшили эту ситуацию. Несмотря на совершенствование хирургического метода и выполнение расширенных операций, они не показывают преимуществ на тех стадиях, при которых выявляется это заболевание. Несмотря на редкую встречаемость (по сравнению со злокачественными заболеваниями других локализаций — легкого, желудка, простаты, толстой кишки и молочной железы) смертность от рака поджелудочной железы занимает четвертое место в мире. В связи с этим исследования направлены на поиск методов ранней диагностики и наиболее эффективной химиотерапии.
Прогноз заболевания
Прогноз заболевания чаще всего крайне неблагоприятный. Средняя продолжительность жизни больных со злокачественной опухолью поджелудочной железы составляет от 4 до 6 месяцев. Лишь 3% людей проживают пять и более лет. Это объясняется тем, что опухоль железы чаще всего диагностируется на поздних этапах, а подавляющее число пациентов – это пожилые люди, которым радикальную операцию сделать уже невозможно. Однако, при выявлении опухоли нулевой стадии, эффективность лечения достигает 99%.
Патогенез
Известно, что хронический панкреатит 9-15 раз повышает риск появления рака ПЖ. Основная роль в развитии панкреатита и рака принадлежит звездчатым клеткам железы, которые формируют фиброз и одновременно стимулируют онкогенез. Звездчатые клетки, продуцируя экстрацеллюлярный матрикс, активизируют разрушение клеток железы и снижают выработку инсулина β-клетками. Одновременно с этим они повышают онкогенетические свойства стволовых клеток, стимулируя возникновение рака ПЖ. А постоянная активация звездчатых клеток нарушает гомеостаз тканей, окружающих опухоль, что создает почву для инвазии раковых клеток в соседние органы и ткани.
Еще одним фактором онкогенеза является ожирение. При ожирении, несомненно, страдает поджелудочная железа. Висцеральный жир является активным эндокринным органом, который продуцирует адипоцитокины. При инсулинорезистентности стеатоз и воспалительные цитокины вызывают дисфункцию органа. Повышение уровня свободных жирных кислот вызывает воспаление, ишемию, фиброз органа и, в конечном счете, рак.
Доказана следующая последовательность изменений в поджелудочной железе — неалкогольный стеатоз, потом хронический панкреатит и рак. У больных быстро развивается кахексия, что связано с нарушением регуляции гормонов грелина и лептина под действием тех же цитокинов. Если брать во внимание генные мутации, то от появления первых признаков мутаций до образования неинвазивной опухоли может пройти 10 лет, потом 5 лет длится превращения неинвазивной опухоли в инвазивную и развитие метастатической формы. А после этого онкопроцесс быстро прогрессирует, приводя к неблагоприятному исходу за 1,5-2 года.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Классификация опухолей поджелудочной железы
Все опухоли железы делятся на эпителиальные (они составляют 95%) и нейроэндокринные (5%). Эпителиальные опухоли в свою очередь бывают:
- Доброкачественные (редко встречаются). К ним относятся: серозная и муцинозная цистаденома, зрелая тератома и внутрипротоковая аденома.
- Пограничные (редко диагностируются, но имеют злокачественный потенциал). К ним относятся: муцинозная цистаденома с дисплазией, солидно-псевдопапиллярная опухоль и внутрипротоковая опухоль с умеренной дисплазией.
- Злокачественные.
К злокачественным относятся:
- Серозные и муцинозные цистаденокарциномы.
- Протоковые аденокарциномы.
- Панкреатобластома.
- Ацинарноклеточный рак.
- Смешанно-клеточная аденокарцинома.
- Внутрипротоковая папиллярно-муцинозная карцинома.
Наиболее часто из злокачественных опухолей встречается протоковая аденокарцинома, которая является высоко агрессивной опухолью. Карцинома в 75% случаев развивается в головке. Остальные случаи — в теле и хвосте.
Рак головки поджелудочной железы у 83% больных имеет характерные симптомы — желтуха и зуд. Причем, половина больных обращаются в терминальной стадии желтухи, которая часто сочетается с признаками непроходимости двенадцатиперстной кишки. В зависимости от стадии возможно выполнение радикальной операции по удалению опухоли. Ее выполняют в том случае, если диаметр опухоли не более 2 см. Но даже после радикальных операций выживаемость в течение 5-ти ближайших лет наблюдается лишь у 3-5% пациентов. Проведение одного хирургического вмешательства не позволяет получить хороших результатов, поэтому оно дополняется химиолучевым лечением, что повышает выживаемость.
Паллиативные операции, которые призваны облегчить состояние при возможности радикального лечения, выполняются при местно-распространенном не резектабельном раке головки и предусматривают формирование различных видов анастомозов. Основные критерии нерезектабельности опухоли головки — ее связь с брыжеечными сосудами, прорастание в чревный ствол и печеночную артерию. У лиц пожилого возраста при наличии III–IV стадии выполняются наименее травматичная операция — холецистогастростомия.
Стадии рака поджелудочной железы
- Стадия IA: T1 (на ранней стадии опухоль в пределах железы размером до 2 см, то есть опухоль можно обнаружить), N0 (нет региональных метастазов), M0 (нет отдаленных метастазов).
- Стадия IB: T2 (опухоль головки в пределах железы, но размер более 2 см), N0 (нет региональных метастазов) M0 (нет отдаленных метастазов).
- Стадия IIA: T3 (опухоль за пределами железы: распространилась на двенадцатиперстную кишку, желчный проток, портальную вену, но брыжеечная артерия не вовлечена), N0, M0 — отсутствуют региональные и отдаленные метастазы. Опухоль операбельна, но у 80% больных после операции возникает рецидив.
- Стадия IIB: T1-3 (размеры опухоли и распространенность может быть как в предыдущих стадиях, N1 (метастазы в региональных лимфоузлах), M0 (отдаленные метастазы отсутствуют).
- Стадия III: T4 (распространение опухоли на чревной ствол и верхнюю брыжеечную артерию), любые N, а отдаленные метастазы отсутствуют — M0.
- Рак поджелудочной железы 4 стадия — любая опухоль, любые N и отдаленные метастазы —M1. Проведение операции не показано, применяются другие методы лечения.
Из доброкачественных образований выделяют:
- Серозные цистаденомы, которые имеют минимальный риск озлокачествления, очень медленный рост, располагаются в любом участке железы и очень редко сообщаются с протоком. Данный вид доброкачественных опухолей диагностируется у женщин 50-70 лет.
- Ретенционные кисты и псевдокисты. Обе разновидности встречаются после 45-60 лет. Если ретенционные кисты располагаются в головке железы, то для псевдокист характерной является локализация в теле и хвосте.
- Солидные псевдопапиллярные опухоли встречаются редко, локализуются в любом месте железы, редко сообщаются с протоком и развиваются у молодых женщин 20-40 лет.
Среди доброкачественных опухолей аденома встречается чаще всего. Существуют следующие гистологические варианты ее:
- ацинарная — по строению напоминает экзокринные железы;
- нейроэндокринная;
- протоковая — исходит из эпителия протоков.
Нейроэндокринная опухоль встречается всего в 2% случаев. В результате исследований у каждого пятого с нейроэндокринной опухолью выявляется генетическая предрасположенность к раку, поскольку эти опухоли содержат большую долю зародышевых мутаций. Пациенты с такими опухолями имеют лучший прогноз, тем не менее, данные опухоли протекают нестабильно — возможен и медленный рост и быстрое метастазирование.
Некоторые виды кист очень склонны к озлокачествлению и их выделяют в разряд пограничных. Так, муцинозные кистозные образования и внутрипротоковые папиллярные муцинозные рассматриваются как предраковые состояния. Последние локализуются чаще всего в головке и обнаруживаются у пожилых лиц. Какие признаки чаще всего свидетельствуют о малигнизации?
- наличие пристеночных узлов в железе;
- размер кисты больше 3 см;
- расширение главного панкреатического протока.
Отдельно стоит выделить гастриному — это доброкачественная эндокринная гастрин-продуцирующая опухоль, которая в 80-90% случаев располагается в поджелудочной железе или стенке двенадцатиперстной кишки. Не исключается возможность локализации в брюшине, желудке, воротах селезенки, лимфатических узлах или яичнике. Ее проявлением является синдром Золлингера Эллисона — повышение секреции желудочного сока, развитие агрессивных пептических язв в луковице двенадцатиперстной кишки, перфорация, их кровотечение, стеноз.
Первым проявлением симптома Золлингера Эллисона является диарея. Биохимическим показателем этого синдрома является уровень гастрина в крови. В норме его уровень 150 пг/мл, а при данном синдроме более 1000 пг/мл. Также определяется гиперсекреция соляной кислоты. При изолированных гастриномах проводят резекцию опухоли. Но даже после резекции ремиссия в течение 5 лет бывает только у 30% больных. У 70% больных полностью удалить гастриному невозможно, поэтому таким больным проводят массивную непрерывную антисекреторную терапию. В 2/3 случаев гастриномы злокачественные, но растут медленно. Метастазируют в регионарные лимфоузлы, печень, брюшину, кости, кожу, селезенку, средостение.
Время от первых симптомов до летального исхода
В зависимости от условий и образа жизни больного (активного либо малоподвижного), наличия либо отсутствия вредных пристрастий, наследственности и наличия сопутствующих заболеваний (даже от психологического склада личности: оптимист или пессимист) болезнь протекает с различной скоростью, проходя в своем развитии ряд стадий:
- нулевую (0-стадию);
- I, имеющую IА и IБ фазы;
- II, где также выделяются фазы IIА и IIБ;
- III (предтерминальную);
- IV (терминальную, завершающую или финальную).
Время, проходящее с момента возникновения первых признаков заболевания до наступления финальной стадии, для каждого индивидуума различно.
Оно определяется темпом нарастания перерождения, областью поражения железы и задействованными в процессе структурами, от активности которых зависит состояние внутренней среды организма (от уровня pH до активности свертывающей системы крови), определяющей как быстроту нарастания самой болезни, так и темп метастазирования с поражением сначала близлежащих, а затем и отдаленных органов.
Так, при росте опухоли из протокового эпителия симптоматика будет зависеть преимущественно от проходимости протоков, определяющих степень пищеварительных расстройств.
При поражении же гормонально-активных структур расстройство функций организма будет более значительным, ибо речь идет о системах, осуществляющих в нем транспорт и связь между органами – о системах нервной и сосудистой.
Наличие прежде возникших (и отчасти ставших источником и причиной рака) хронического панкреатита и сахарного диабета также приводит к снижению уровня и без того низкого иммунитета и наступлению неоперабельного состояния органа.
Продолжительность каждой стадии болезни является различной для каждого пациента, как и время, отпущенное для протекания всего состояния вообще.
Учитывая отсутствие клинически значимых симптомов в 0 и I фазе, больной обычно игнорирует свое положение. Но это единственный период времени, когда оперативное вмешательство может быть успешным.
Наступление же следующих фаз (с выходом опухоли за пределы железы) с более выраженными проявлениями чревато гораздо меньшей эффективностью лечения либо уже вообще не имеет смысла (паллиативные методики способны привести лишь к незначительному продлению срока жизни пациента).
Причины
Точные причины не выявлены, но имеются данные о роли определенных факторов:
- Заболевания поджелудочной железы. Прежде всего, хронический панкреатит. У больных алкогольным панкреатитом риск злокачественных заболеваний органа увеличивается в 15 раз, а при простом панкреатите — в 5 раз. При наследственном панкреатите риск онкологии на 40% выше.
- Кисты поджелудочной железы, которые в 20% случаев перерождаются в рак. О высоком риске малигнизации свидетельствует семейный анамнез по раку этого органа.
- Генетические мутации. Известно, что более 63 мутаций приводят к этому заболеванию. У 50-95% больных с аденокарциномами имеются мутации в гене KRAS2, CDKN2; TP53, Smad4. У больных хроническим панкреатитом — в гене TP16.
- Ожирение, которое всегда связано с панкреатитом, сахарным диабетом и повышенным риском РПЖ. Ожирение в подростковом возрасте увеличивает риск рака в будущем.
- Тип питания. Рацион с повышенным содержимым белков и жиров, недостаток витаминов А и С, канцерогены в продуктах питания (нитриты и нитраты). Повышенное содержание нитратов в продуктах ведет к образованию нитрозаминов, а они являются канцерогенами. Причем особенности питания и канцерогенное действие продуктов проявляются через несколько десятилетий. Таким образом, особенности питания в детском и молодом возрасте также имеют значение.
- Повышение уровня цитокинов (в частности IL-6 цитокин), которые играют роль не только в развитии воспаления, но и в канцерогенезе.
- Курение — доказанный фактор риска рака этого органа является.
- Воздействие ионизирующей радиации и канцерогенных паров (например, в алюминиевой промышленности, химчистках, на нефтеперерабатывающих заводах, бензоколонках, красящих производствах). Эти неблагоприятные факторы среды вызывают изменения ДНК и сбой при делении клеток.
- Гастрэктомия (удаление желудка) или резекция желудка. Данные операции при язвах и доброкачественных опухолях желудка в несколько раз повышают риск рака поджелудочной железы. Это объясняется тем, что желудок участвует в деградации канцерогенных веществ, поступающих с пищей в организм. Вторая причина — это синтез холецистокинина и гастрина в слизистой тонкой кишки и привратника (из-за отсутствия желудка или его части), а это стимулирует гиперсекрецию панкреатического сока и нарушает нормальное функционирование этого органа.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Симптомы рака поджелудочной железы
Первые признаки опухоли поджелудочной железы определить трудно, поскольку на ранней стадии процесс не проявляет себя и протекает скрыто. Наличие клинических симптомов означает уже распространенный процесс. На момент диагностики заболевания у 65% больных есть метастазы в печень, в лимфоузлы (у 22% больных) и в легкие. Тем не менее, стоит обратить внимание на неспецифические первые симптомы рака поджелудочной железы на ранней стадии —усталость, быстрая утомляемость, изменения функции кишечника (запоры или поносы), периодическая тошнота. Дальнейшие симптомы зависят от локализации опухоли в железе — преобладание тех или иных симптомов дает возможность заподозрить ту или иную локализацию опухоли.
Злокачественная опухоль головки поджелудочной железы проявляется желтухой и зудом. Однако, проявления в виде желтухи и зуда не являются ранними симптомами заболевания. Желтушное окрашивание кожи появляется среди полного благополучия и без болевого симптома. Только у некоторых больных желтуха сопровождается болью в животе или дискомфортом. Желтуха при раке головки связана с тем, что карцинома, увеличиваясь в размерах, распространяется на желчевыводящие протоки, и сдавливает их просвет и просвет двенадцатиперстной кишки, в которую впадает общий желчный проток.
Желтуха у некоторых больных может быть первым и единственным симптомом. Она носит нарастающий характер и интенсивность ее зависит от размеров опухоли. Желтушная окраска кожи сменяется оливковым, потом темно-зеленым цветом. Характерны также желтушность склер и слизистых оболочек ротовой полости. Снижение или полное прекращение поступления желчи в кишечник обуславливает появление бесцветного кала и развитие диспепсических явлений (тошнота), поноса или пареза кишечника.
Наличие у больных с желтухой повышенной температуры (до 38-39 С) означает присоединение холангита. Инфекция желчевыводящих путей считается неблагоприятным фактором, поскольку возможно развитие гнойных осложнений и печеночной недостаточности, что утяжеляет состояние больного. Прощупать опухоль возможно только при значительных размерах или при метастазировании. При объективном исследовании, кроме желтухи, выявляют увеличение печени и желчного пузыря.
Спутником желтухи является зуд кожи, который обусловлен раздражением рецепторов кожи желчными кислотами. Чаще всего он появляется после желтухи при высоком уровне в крови билирубина, но иногда больные еще в до желтушный период жалуются на зуд кожи. Он носит интенсивный характер, усиливается ночью, значительно ухудшает самочувствие, поскольку вызывает бессонницу и раздражительность. Тошнота и рвота возникают как при раке головки, так и при опухоли хвоста и тела и являются результатом сдавления опухолью двенадцатиперстной кишки и желудка.
Симптомы включают также боль в верхних отделах живота. В начальных стадиях боль ослабевает при наклоне больного вперед, а при распространенном процессе становится мучительной, быстро вызывает астенизацию больного и требует приема обезболивающих средств. Если опухоль располагается в головке железы боль локализуется в эпигастрии, а при опухоли в теле и хвосте распространяется в левое подреберье и левую поясничную область. При иррадиации в спину, что симулирует клинику почечной патологии, можно заподозрить распространение процесса в забрюшинное пространство. Ноющие, тупые боли в эпигастрии часто расцениваются, как «гастрит», «язвенная болезнь», «холецисто-панкреатит».
Системные проявления рака поджелудочной железы вне зависимости от локализации включают:
- Потерю аппетита. Анорексия отмечается у большей половины больных раком головки и у трети больных с локализацией его в других отделах железы.
- Снижение веса. Потеря веса является наиболее важным симптомом. Она связана со снижением аппетита, нарушением пищеварения в кишечнике в результате закупорки протоков и раковой кахексией. Потеря веса считается самым частым симптомом.
- Повышенный уровень сахара в крови. У некоторых больных развивается диабет, поскольку выработка инсулина подавляется, появляются полидипсия (повышенная жажда) и полиурия (увеличение объема выделяемой мочи).
Вышеперечисленные симптомы являются признаками, свидетельствующими о неоперабельности или сомнительной операбельности. Выявление асцита, определение опухоли пальпаторно, стеноз желудка (его выходного отдела) исключают возможность радикального удаления опухоли.
Доброкачественная опухоль — это либо серозное новообразование, либо простые кисты и псевдокисты. Большинство кист имеет бессимптомное течение. В редких случаях аденома железы имеет яркие проявления в виде острого панкреатита и желтухи. Сдавление желудка или двенадцатиперстной кишки кистой больших размеров обусловливает тошноту, рвоту, желтуху и затрудняет опорожнение этих органов. Появление болей в животе в большинстве случаев свидетельствует о перерождении в злокачественную опухоль (особенно при псевдокистах). Боль может локализоваться и в спине, имитируя заболевания позвоночника.
Симптомы синдрома Золлингера-Эллисона включают появление язв желудочно-кишечного тракта, диарею, рвоту. Примерно у половины больных возникает эзофагит. У 75% больных язвы развиваются в желудке и в начальных отделах двенадцатиперстной кишки. Не исключается возможность их появления в тощей кишке и в дистальных отделах двенадцатиперстной кишки. Язвы могут быть единичными и множественными (чаще при постбульбарной локализации).
Клинические проявления язв такие же, как и при обычной язвенной болезни, но характерной особенностью являются упорные боли и неудовлетворительный ответ на противоязвенное лечение. Язвы при этом синдроме часто рецидивируют, а также сопровождаются осложнениями: перфорация, кровотечение и стенозирование. Осложнения протекают очень тяжело и являются главной причиной смерти.
Кроме этого, дуоденальные язвы сочетаются с диареей, эзофагитом, стеатореей, повышенным уровнем кальция, сопровождаются рвотой и похуданием. Характерным признаком этого синдрома является диарея, которая встречается чаще у женщин. У половины больных поносы являются первым проявлением. Гиперсекреция соляной кислоты повреждает слизистую тощей кишки, что сопровождается усилением моторики и замедлением всасывания воды и натрия. При таком значении рН инактивируются ферменты поджелудочной железы (липаза). Жиры не перевариваются, снижается их всасывание, развиваются стеаторея и прогрессирует похудание.
Прогноз срока жизни при раке хвоста железы
Ввиду практического отсутствия признаков при данной локализации процесса опухоль достигает неоперабельных размеров, посему прогноз является неутешительным.
Вследствие необходимости иссечения тела и хвоста железы вместе с желчным пузырем и селезенкой (чем восприимчивость к инфекциям повышается многократно) при выполнении вмешательства в сочетании с химиотерапией срок жизни составляет не более 12-10 месяцев, а процент пятилетней выживаемости колеблется между 8 и 5.
Видео от доктора Малышевой:
Анализы и диагностика рака поджелудочной железы
- УЗИ является первичным методом обследования.
- Компьютерная томография, усиленная контрастированием, определяет стадийность, распространение на соседние органы, метастазирование и дает заключение о резектабильности опухоли. Если опухоль размером не более 2-3 см и не вовлечены сосуды, то она является операбельной. Компьютерная и магнитно-резонансная томография помогают идентифицировать кисты. С помощью МРТ точно определяют стадии нейроэндокринных опухолей. Так, неровные края и снижение сигнала в венозную фазу — характерные признаки низкодифференцированных нейроэндокринных опухолей.
- Диагностика на ранней стадии проводится с помощью оптического спектроскопа (метод спектроскопия), который может обнаруживать даже изменения в предраковых образованиях и позволяет сделать вывод о необходимости удаления кисты. При определении злокачественных кист точность спектроскопии достигает 95%. Диагноз, поставленный при спектроскопии, совпадает с послеоперационным гистологическим анализом.
- Для определения уровня закупорки желчного и панкреатического протоков выполняется ретроградная эндоскопическая холангиопанкреатография. Проводится с помощью дуоденоскопа и рентгеноскопической установки с применением рентгеноконтрастных препаратов (Триомбраст, Ультравист).
- Мультидетекторная СКТ — информативный предоперационный метод. Позволяет установить операбельность опухоли на основании: размеров, распространения на крупные сосуды, взаимоотношения с окружающими органами (распространите в гепатодуоденальную связку, брыжейку тонкой кишки), степени деформации желчных протоков.
- Подтверждает диагноз аспирационная биопсия, но проведение ее рекомендуется только в тех случаях, когда неоднозначны результаты визуализирующих обследований. Ее предпочтительно выполнять под контролем УЗИ.
- Определение онкомеркеров в крови. Наиболее чувствительным, специфичным и одобренным маркером при раке этого органа является СА-19-9. У здоровых его содержание не превышает 37 ед., а при данном заболевании он возрастает в десятки, сотни и тысячи раз, поскольку его продуцируют раковые клетки. Но при раннем раке уровень СА-19-9 не повышен, поэтому данный метод для проведения скрининговых исследований и выявления ранних форм не может быть использован. Добавление к этому маркеру еще двух биомаркеров (тенасцин C и ингибитор тканевого фактора свертывания крови) обеспечивает обнаружение ранних стадий рака.
- При нейроэндокринных опухолях в качестве иммуногистохимического маркера используется хромогранин А, но он имеет низкую значимость в диагностике этого вида опухолей. Тем не менее, высокие уровни хромогранин А (>156,5 нг/мл) говорят о наличии метастазов.
Как проявляется заболевание?
Формирование злокачественного новообразования в тканях поджелудочной железы долгое время может не давать определенной симптоматики.
Некоторая часть пациентов, до появления определенных признаков болезни, отмечает возникновение отвращения к любимым ранее блюдам, запахам. У других возникает непереносимость жирной пищи, появляются диспепсические расстройства. Периодически беспокоит тошнота, беспричинное газообразование, отсутствие желания есть.
По мере увеличения в размерах опухоли симптомы рака становятся более четкими и постоянными, и чаще всего это:
- Боль. Она локализуется в верхней части живота и переходит в большинстве случаев на спину. Опоясывающая болезненность связана с тем, что опухоль начинает сдавливать нервные окончания позвоночного столба. Нередко боль усиливается или уменьшается при перемене положения тела.
- Снижение аппетита и соответственно потеря веса.
- Вялость, отсутствие работоспособности.
- Нарушения сна.
- Депрессивные состояния.
- Желтушность кожи. Этот симптом заболевания связан с передавливанием новообразованием желчного протока. Вначале отмечается незначительное пожелтение склер, затем меняется окраска кожи.
- Потемнение цвета мочи, осветление кала.
В запущенных случаях, то есть когда опухоль распространяется на соседние органы и возникают метастазы, появляются и другие симптомы. Отмечается нарушение работы печени, плохо переваривается пища, в брюшной полости скапливается жидкость.
Если опухоль переходит на кровеносные сосуды и приводит к их разрыву, то возникают внутренние кровотечение. Подобное осложнение становится причиной анемии, определить кровотечение можно и по появлению дегтеобразного кала.
При переходе опухоли на легкие развивается мучительный, не снимаемый противокашлевыми препаратами, кашель, одышка, кровохарканье. Метастазы костей приводят к болям в позвоночнике, нижних и верхних конечностях. На последних стадиях полностью утрачивается трудоспособность, боли беспокоят постоянно, тяжело переносится раковая интоксикация.
Диета
Диета при раке поджелудочной железы
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 руб. в неделю
На начальных стадиях заболевания больные могут употреблять обычную пищу с приемом ферментов поджелудочной железы. В дальнейшем у большинства больных наблюдается анорексия и синдром мальабсорбции из-за нарушения внешнесекреторной функции железы. Из рациона больных исключают продукты с высоким содержанием жира. В диете снижается количество волокон, поскольку они абсорбируют ферменты, что снижает поступление питательных веществ. Питание при раке поджелудочной железы должно организовываться как при любом онкологическом заболевании и нужно учитывать, что недостаточность его у таких пациентов только усугубляет метаболические расстройства.
При тяжелом состоянии больного или когда они не способны потреблять достаточное количество калорий и при прогрессирующей потере веса, прибегают к пероральному приему смесей, предназначенных для энтерального питания, маленькими глотками (сипинг) или через трубочку. Это разновидность лечебного питания, при котором гиперкалорийные напитки и кремы с повышенными вкусовыми качествами обеспечивают онкологических больных со сниженным аппетитом всеми необходимыми веществами.
Назначение жидких смесей способно остановить потерю веса и нормализовать нутритивный статус для прохождения дальнейших программ противоопухолевого лечения. При меньшем объеме жидкости смеси имеют высокую калорийность, они сбалансированы, обогащены витаминами и микроэлементами, содержат омега-3 жирные кислоты. В настоящее время разработаны смеси для перорального приема, которые позиционируются как специально предназначенные для применения у пациентов с онкологическими заболеваниями с целью профилактики развития раковой кахексии. Это могут быть смеси на основе пептидов сывороточного белка (Пептамен) или смесь с высоким содержанием белка, омега кислот, антиоксидантов и уменьшением углеводов (Суппортан Напиток).
Последствия и осложнения
Из осложнений можно выделить:
- Метастазы в легкие, лимфоузлы и печень. Метастазы в брюшину могут сдавливать кишечник и вызывать запоры или кишечную непроходимость.
- Возникновение тромбозов (при аденокарциноме риск значительно выше, чем при плоскоклеточном раке).
- Стеноз и кровотечение при прорастании опухоли в желудок и двенадцатиперстную кишку.
- Гепатоцеребральная недостаточность, что проявляется заторможенностью.
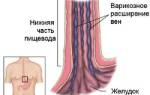
- Спленомегалия и кровотечения из вен пищевода при расположении опухоли в теле или в хвосте.
Прогноз
Показатели выживаемости пациентов с данной патологией очень низкие из-за отсутствия диагностических возможностей, позволяющих обнаружить заболевание на ранних стадиях. Несмотря на проводимое лечение, прогнозы по сроку жизни при раке поджелудочной железы остаются неблагоприятными. Все зависит от стадии заболевания и наличия генных мутаций. У 80-90% больных опухоль оказывается неоперабельной на момент диагностики (метастазы или инвазия близлежащих органов), что имеет неблагоприятный прогноз в дальнейшем. Выживаемость также в зависимости от генетического профиля. Опухоли, несущие мутации DAXX или ATRX, связаны с плохим прогнозом. Исследуя генетический профиль, можно заранее определить больных, которые нуждаются в назначении ранней и агрессивной терапии. Экспрессия гена SerpinB2 в теле железы при аденокарциноме не сопряжена с метастазированием, поэтому у таких больных отмечается продолжительная выживаемость.
Немаловажными при прогнозировании являются и методы лечения. После радикального хирургического лечения выживаемость не превышает 15%, а остальные больные умирают в течение 5 лет после лечения. Поэтому хирургический метод подкрепляется химиотерапевтическим лечением. Комбинации из нескольких препаратов существенно улучшают прогноз.
Сколько можно прожить при раке поджелудочной железы? После оперативного лечения прогноз остается неблагоприятным, так как частота рецидивов составляет 80-90%. Пятилетней выживаемости после операции достигают 25-30% больных без метастазов и только 10% больных при наличии метастазов. Если после хирургического вмешательства проводится комбинированная химиотерапия, то 29% больных живут 5 лет. Вид опухоли также влияет на продолжительность жизни.
Сколько живут при раке поджелудочной железы 4 стадии? Поскольку эта стадия характеризуется метастатическим процессом срок жизни при онкологии поджелудочной железы 4 степени составляет 3-6 мес. Как умирают больные? Уход из жизни индивидуален. Обычно у больных появляются выраженные боли, требующие назначения наркотических средств, у всех больных развивается кахексия, которая приводит к белково-энергетической недостаточности. Дефицит белка снижает иммунитет, еще больше нарушается ферментативная функция железы. Снижение иммунитета увеличивает риск инфекций. Наличие кахексии ограничивает возможность полноценно провести химиотерапию. Больные больше времени проводят во сне, отмечается отстраненность, заторможенность и апатия. Нужно постараться организовать хороший уход за больным, чтобы дать им возможность спокойно уйти из жизни.
Диагностические мероприятия
Выявить наличие новообразования на головке железы несколько затруднительно. Именно по этой причине диагностика должна быть только комплексной. Назначаются как лабораторные, так и инструментальные методики. Первый этап диагностики – опрос пациента и его осмотр. Кроме этого, врачу важно уточнить некоторые моменты – характер выражаемых симптомов, их интенсивность, не болел ли кто из родственников раком (наследственный фактор) и прочее.
Стандартный план диагностики включает в себя такие методы:
- анализ крови общеклинический;
- анализ крови на онкомаркеры;
- анализ урины общеклинический;
- биохимия крови;
- эндоскопическое исследование органов ЖКТ;
- УЗИ;
- КТ и МРТ;
- проведение биопсии. Одна из самых информативных методик, так как даёт возможность уточнить, сформировалась доброкачественная или злокачественная опухоль.
После получения всех результатов анализов назначается наиболее эффективный план лечения.
Список источников
- Велигоцкий Н.Н. Обструктивные заболевания органов панкреатодуоденальной зоны / Н.Н. Велигоцкий, А.Н. Велигоцкий. – Харьков: Планета-Принт, 2015. – 136 с.
- Малярчук В.И., Климов А.Е, Пауткин Ю.Ф. Билиопанкреатодуоденальный рак: Монография. – М.: Издательство РУДН, 2006. – 444 с.
- Гальперин Э.И. Лекции по гепатопанкреатобилиарной хирургии / Э.И. Гальперин, Т.Г. Дюжева. – М.: Видар, 2011. – 536 с.
- Щепотин И.Б., Лукашенко А.В., Колесник Е.А. и др. (2011) Рак поджелудочной железы: критерии резектабельности. Клиническая онкология, (4 (4)): 65-71.
- Патютко Ю.И., Котельников А.Г., Абгарян М.В. Современное хирургическое и комбинированное лечение больных экзокринным раком головки поджелудочной железы и органов периампулярной зоны. Практическая онкология. Т.5, N2, 2004, стр.94–107.
Подозрительные, но не доказанные факторы риска
Богатое животными белками и убогое по растительным компонентам питание давно подозревается в качестве причины патологии, но в клинических исследованиях не добыли убедительных доказательств. Предполагают, что действие мяса усугубляется кофе, но научных оснований этой гипотезе не нашли.
Тем не менее, у приехавших из регионов с низкой заболеваемостью иммигрантов, достаточно долго проживающих в стране с высокой заболеваемостью, возможность заболеть сравнивается с местным населением. И причина — неизбежное изменение пищевого рациона.
Предполагается связь патологии с ожирением, но это пока тоже неубедительная гипотеза.
Инфекционные заболевания тоже внесли в причины новообразований поджелудочной железы по аналогии с основополагающей ролью вируса гепатита в инициации рака печени. Но для развития опухоли поджелудочной железы пока не доказана роль хеликобактерной инфекции.
Есть предположение, что для поджелудочной не проходит бесследно удаление желудка или желчного пузыря.